Коронарная сердечная недостаточность
Из этой статьи вы узнаете: что такое острая коронарная недостаточность, какие причины ее вызывают. Как она проявляется, методы лечения.
Содержание статьи:
- Причины острой коронарной недостаточности
- Характерные симптомы
- Диагностика острой коронарной недостаточности
- Методы лечения
- Прогноз
Под острой коронарной недостаточностью подразумевают внезапное ухудшение кровоснабжения сердечной мышцы (миокарда) по коронарным артериям. Более распространенное название этого состояния – острый коронарный синдром (ОКС). В состав ОКС входят два опасных заболевания: нестабильная стенокардия и инфаркт миокарда.
Инфаркт миокарда развивается при внезапной блокировке кровотока по одной из коронарных артерий или их меньших ветвей. Часть сердечной мышцы, кровоснабжаемая этим перекрытым сосудом, лишается поступления крови и кислорода. Если очень быстро не устранить блокаду, то эта часть миокарда погибает. Количество погибших клеток сердца зависит от того, какая артерия перекрыта.

Нестабильная стенокардия развивается, когда суженный просвет коронарных артерий или их ветвей ограничивает кровоснабжение сердечной мышцы, но не перекрывает его полностью. Это значит, что клетки миокарда не погибают, хотя и страдают от дефицита кислорода и питательных веществ.

В основании развития и инфаркта миокарда, и нестабильной стенокардии в большинстве случаев лежит атеросклероз – отложение холестерина во внутреннем слое кровеносных сосудов с формированием бляшек, суживающих их просвет.
Проблемой ОКС занимаются кардиологи, интервенционные кардиологи, кардиохирурги.
Причины острой коронарной недостаточности
Преимущественное большинство случаев заболевания развивается вследствие наличия сужения в сосудах, кровоснабжающих сердце – коронарных артериях. Это обычно наблюдается при наличии атеросклеротической бляшки во внутреннем слое артерии, которая состоит из отложений холестерина.

Атеросклеротические бляшки в течение многих лет формируются в одном или нескольких местах коронарных артерий. Каждая из них имеет внешнюю твердую оболочку с внутренним мягким ядром. Постепенно увеличиваясь в размерах, бляшка может медленно перекрывать просвет сосуда. Если внутренняя оболочка артерии, покрывающая ее, разрывается – в этом месте формируется тромб, который резко ограничивает или полностью прекращает кровоснабжение сердечной мышцы, вызывая острую коронарную недостаточность.

Перекрывать коронарные артерии могут также:
- Воспаление внутренней оболочки сосуда (редкая причина ОКС).
- Ножевое ранение сердца.
- Сгусток крови, сформированный в другом месте (например, в сердце), который перемещается в коронарную артерию и перекрывает ее просвет.
- Прием кокаина, приводящий к спазму коронарных артерий.
- Осложнения кардиохирургических вмешательств.
Факторы риска развития ОКС:

Симптомы острой коронарной недостаточности
Симптомы заболевания обычно начинаются остро. Они включают следующее:
Болевой синдром может быть очень похож на эпизод обычной стабильной стенокардии, с которыми хорошо знаком больной человек. Однако он часто имеет большую интенсивность и длительность. При стабильной стенокардии боль в сердце проходит обычно через несколько минут, тогда как при ОКС она длится больше 15 минут, а иногда – несколько часов.
Болевой синдром и другие симптомы ОКС в момент приступа могут быть настолько выражены, что полностью исключают возможность выполнения любых действий.
Клиническая картина коронарной недостаточности может быть разнообразной и зависеть возраста и пола человека, а также существующих сопутствующих болезней. Чаще всего типическая клиническая картина коронарной недостаточности с болью в сердце отсутствует у женщин, пожилых людей и пациентов с сахарным диабетом.
Диагностика острой коронарной недостаточности
Иногда даже опытным врачам тяжело отличить острую коронарную недостаточность от других причин боли в сердце. Для этого в лечебном учреждении проводится:
- Электрокардиограмма (ЭКГ) – это регистрация электрической деятельности сердца. При ОКС наблюдаются типические изменения ЭКГ, хотя в редких случаях она может быть нормальной.
- Анализы крови, которые выявляют присутствие веществ, выделяющихся при гибели клеток сердца – тропонин, креатининфосфокиназа. Концентрация этих веществ в крови повышается при инфаркте миокарда, оставаясь неизменной при нестабильной стенокардии.
Результаты этих двух обследований, в сочетании с симптомами ОКС, обеспечивает первичную диагностику этого заболевания и позволяет определить его вид (инфаркт миокарда или нестабильная стенокардия).
Для более тщательной оценки коронарной недостаточности и выявления ее причин проводятся следующие тесты:

Лечение острой коронарной недостаточности
Острая коронарная недостаточность – частая причина внезапной смерти людей, поэтому при возникновении ее симптомов нужно немедленно обратиться за медицинской помощью. Следует запомнить простое правило: «Время – это миокард». Это выражение объясняется очень просто – чем быстрее от появления симптомов ОКС будет оказана необходимая помощь, тем эффективнее лечение и лучше прогноз у больного.
Как только врачи установят вид ОКС, они решат, какие методы лечения необходимы пациенту. Во время определения нужной тактики принимаются во внимание следующие факторы:
Современные методы лечения (ангиопластика и стентирование коронарных артерий) позволяют у некоторых пациентов устранить непосредственную причину развития симптомов острой коронарной недостаточности – сужение просвета кровеносного сосуда атеросклеротической бляшкой. Однако о полном излечении речь не идет, так как полностью устранить атеросклероз невозможно.
Ангиопластика и стентирование
Ангиопластика – это процедура, с помощью которой восстанавливают кровоток по коронарным артериям и улучшают кровоснабжение миокарда. Во время ее проведения внутри одной или нескольких коронарных артерий в месте ее или их сужения раздувается небольшой баллон, который открывает просвет пораженных сосудов. Затем в это место устанавливается расширяемый металлический внутрисосудистый протез (стент), поддерживающий артерию в открытом состоянии.

Ангиопластика и стентирование коронарных артерий позволяют устранить места сужения сосудов сердца и восстановить кровоснабжение пораженных участков миокарда.
Тромболитическая терапия
Тромболизис – это лечение, при котором внутривенно вводятся лекарственные средства, расщепляющие тромбы, сужающие или перекрывающие просвет коронарных артерий. Это улучшает кровоснабжение миокарда. К таким препаратам принадлежат стрептокиназа, альтеплаза, тенектеплаза.
Шунтирование коронарных артерий
Шунтирование коронарных артерий – это операция, во время которой пораженную артерию заменяют кровеносным сосудом, взятым из грудной клетки, ноги или руки. При этом создается обходной поток крови, минующий место сужения или блокировки коронарной артерии. Для проведения этой операции кардиохирурги должны рассечь грудную клетку по срединной линии.

Медикаментозная терапия
Для лечения острой коронарной недостаточности существует много различных лекарственных средств. Назначить подходящий каждому больному препарат может кардиолог.
Эти средства:
- уменьшают риск инфаркта миокарда, стенокардии, сердечной недостаточности и инсульта;
- облегчают симптомы;
- улучшают качество жизни;
- уменьшают необходимость обращения в больницу;
- продляют жизнь человеку.
Медикаментозная терапия острой коронарной недостаточности включает следующие группы препаратов:

Изменение образа жизни
После перенесенной острой коронарной недостаточности очень важно предотвратить ее повторное развитие. Для этого следует, кроме медикаментозного лечения, придерживаться здорового образа жизни:
- Нельзя курить.
- Нужно соблюдать правила здорового питания. Рацион должен быть богат фруктами и овощами, цельнозерновыми продуктами.
- Необходимо быть физически активным.
- Следует контролировать уровень артериального давления.
- Необходимо поддерживать здоровый вес тела.
- Нельзя злоупотреблять спиртными напитками.
- Нужно контролировать стресс.
Прогноз
Прогноз при ОКС зависит от многих факторов, основными из которых являются вид и тяжесть заболевания.
При крупноочаговом инфаркте примерно 25% пациентов умирает в течение нескольких минут после возникновения коронарной недостаточности, не дождавшись оказания медицинской помощи. Прогноз лучше у тех пациентов, которые попадают в больницу, – у них 28-дневная выживаемость достигает 85%. Из переживших острый период крупноочагового инфаркта людей в течение года выживает более 80%, в течение 5 лет – примерно 75%, 10 лет – 50%. При мелкоочаговом инфаркте и нестабильной стенокардии прогноз выживаемости лучше.

Если у человека наблюдалась острая коронарная недостаточность, ему нужно принимать лекарственные средства, назначаемые врачом. Это улучшает его прогноз и увеличивает длительность жизни.
okardio.com
Что такое острая коронарная недостаточность
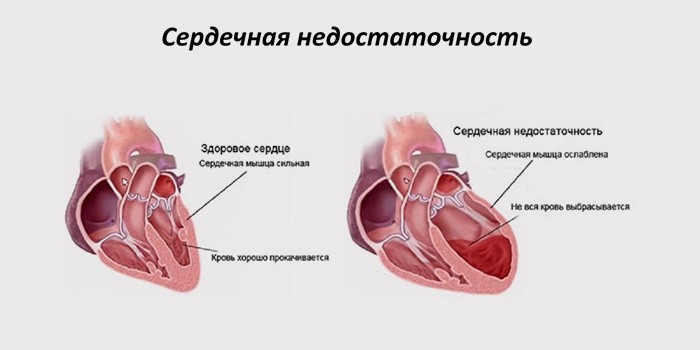
Сердцу необходимо «дыхание» (снабжение кислородом) и питание (обеспечение микроэлементами). Данную функцию выполняют сосуды, по которым кровь доставляет к органу все необходимое для полноценной работы. Эти артерии располагаются вокруг сердечной мышцы в виде короны (венца), поэтому их называют коронарными или венечными. Если кровоток ослабевает за счет внешнего либо внутреннего сужения сосудов, сердце испытывает недостаток в питании и кислороде. Такое состояние в медицине называется коронарной недостаточностью.
Если нарушение работы артерий происходит медленно, сердечная недостаточность приобретает хроническую форму. Развивающееся стремительно (в течение нескольких часов или даже минут) «голодание» – это острая форма патологии. В ее результате в сердечной мышце накапливаются продукты окисления, что приводит к сбоям в работе «мотора», разрывам сосудов, некрозам тканей, остановке сердца, смерти.
В большинстве случаев коронарная недостаточность сопутствует ишемической болезни. Нередко она развивается на фоне таких недугов как:
- пороки сердца;
- подагра:
- травмы, отек головного мозга;
- панкреатит;
- бактериальный эндокардит;
- сифилитический аортит и пр.
Формы патологии и их симптомы
Продолжительность приступов, их острота, условия возникновения – факторы, которые обусловливают классификацию заболевания на легкую, среднюю, тяжелую формы. Степень поражения сосудов (сила спазмов, их «засоренность» кровяными сгустками (тромбами), склеротическими бляшками) – еще одна причина, влияющая на формальное разделение острой коронарной недостаточности.
Легкая
Легкая форма коронарной недостаточности возникает как результат обратимого нарушения кровообращения при активных эмоциональных или физических нагрузках. Человек ощущает легкую боль, внезапное кратковременное «перехватывание» дыхания, но дееспособность в эти моменты не нарушается. Приступ длится от нескольких секунд до двух минут, быстро купируется. Зачастую больной даже не придает значения такому проявлению сердечной недостаточности, так как приступ мало беспокоит, проходит без медикаментозной помощи.
Средней тяжести
Приступы средней тяжести возникают при обычных, но продолжительных нагрузках, например, когда человек долго ходит либо поднимается в гору (по лестнице). Не исключена недостаточность во время сильного эмоционального потрясения, переживаний, расстройств. Когда наблюдается синдром коронарной недостаточности средней тяжести, возникает давящая боль в левой части груди, резко ухудшается самочувствие, снижается трудоспособность. Приступ коронарной сердечной недостаточности длится около десяти минут, снимается только приемом быстродействующего нитроглицерина.
Тяжелая форма заболевания
Коронарогенная боль, возникающая при тяжелом приступе, не проходит без медицинского вмешательства. Она настолько сильная, что человека охватывает страх смерти, он испытывает дополнительное эмоциональное возбуждение, что только ухудшает его состояние. Тяжелый приступ продолжается от десяти минут до получаса, приводит к инфаркту, смерти. Таблетки валидола либо нитроглицерина помогут до профессиональной медицинской помощи, но приступ не купируют. В данной ситуации необходимо парентеральное введение обезболивающих и нейролептических препаратов.
Причины возникновения
Нормальная работа сердца невозможна без полноценного питания и достаточного количества кислорода. Острую коронарную недостаточность провоцирует нарушение тока крови в венечных сосудах, их закупорка, к которой приводит:
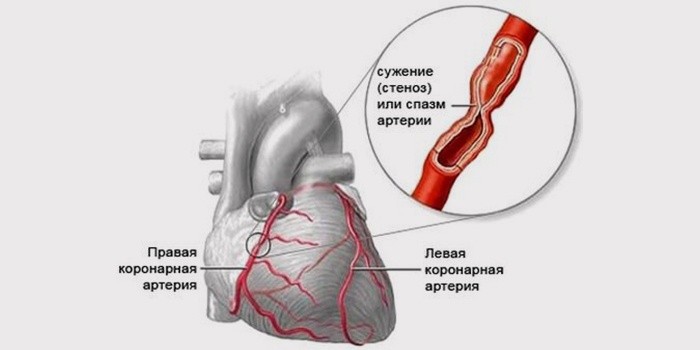
- Коронаросклероз. Отслоение от стенки сосуда холестериновой бляшки. В результате нормальный кровоток попросту перекрывается этим «препятствием».
- Тромбоз вен. При данной патологии попавший в венечный сосуд сгусток крови закрывает его просвет.
- Спазм коронарных сосудов. Вызывается усиленным выбросом катехоламинов надпочечниками под действие никотина, алкоголя, стрессов.
- Травмы сосудов. В результате нарушается система кровотока.
- Воспаление сосудистых стенок. Приводит к деформации коронарных артерий, сужению просветов, нарушению нормального тока крови.
- Опухоли. Под их воздействием сдавливание коронарных сосудов происходит механически. Возможны спазмы в результате интоксикации.
- Атеросклероз. Приводит к развитию коронаросклероза – образованию бляшек внутри венечных артерий.
- Отравления. Например, попавший в организм угарный газ, образует стойкие соединения с гемоглобином, что лишает эритроциты возможности переносить кислород.
Неотложная помощь при приступе у больного
Сердечную боль, возникающую при коронарной недостаточности, нельзя терпеть, а приступ необходимо немедленно купировать. Для этого обязательно нужно восстановить нормальное кровоснабжение сердца. Когда наблюдается острый коронарный синдром, неотложная помощь до вмешательства врачей заключается в снижении (прекращении) физической нагрузки и приеме лекарств:
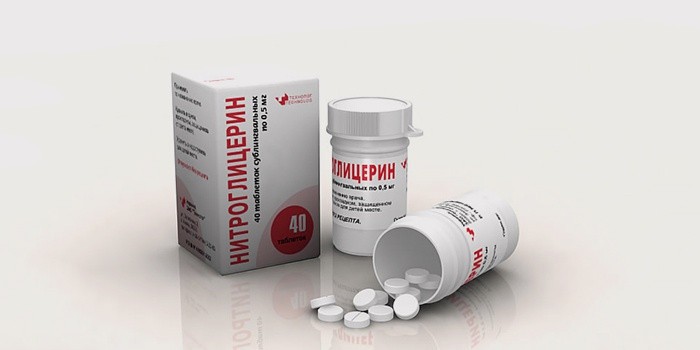
- Почувствовав боль, стоит немедленно прекратить все активные действия: интенсивность работы сердечной мышцы снижается в спокойном состоянии, при этом уменьшается и потребность сердца в кислороде. Уже за счет этого боль уменьшится, а коронарное кровоснабжение частично восстановится.
- Одновременно с прекращением активных действий больной должен принять моментально действующие лекарства: валидол, нитроглицерин. Эти средства остаются единственной неотложной доврачебной помощью при сердечном приступе.
Человеку с приступом коронарной недостаточности нужно оказать первую помощь: положить в постель, под язык дать таблетку (0,0005 г) нитроглицерина. Альтернатива – 3 капли спиртового раствора (1%) этого лекарства на кубике сахара. Если нет нитроглицерина или он противопоказан (например, при глаукоме), его заменяют валидолом, который оказывает более мягкое сосудорасширяющее действие. К ногам сердечника необходимо приложить грелку, по возможности сделать ингаляцию кислородом. Сразу вызвать неотложку.
Методы лечения острой коронарной недостаточности
Лечение этого недуга нужно начинать как можно раньше, лишь тогда исход будет благоприятным, иначе возможен инфаркт, ишемическая кардиомиопатия, смерть. Коронарная болезнь сердца не проходит сама по себе. Медикаментозная терапия проводится стационарно, длительно, имеет множество нюансов:
- Борьба с факторами риска ишемической болезни сердца включает диету, исключение переедания, курения, алкоголя, грамотное чередование отдыха с активностью, нормализацию веса.
- Медикаментозное лечение заключается в профилактическом применении антиангинальных и антиаритмических препаратов, лекарств, расширяющих сосуды (коронаролитиков), антикоагулянтов, гиполипидемических и анаболических средств.
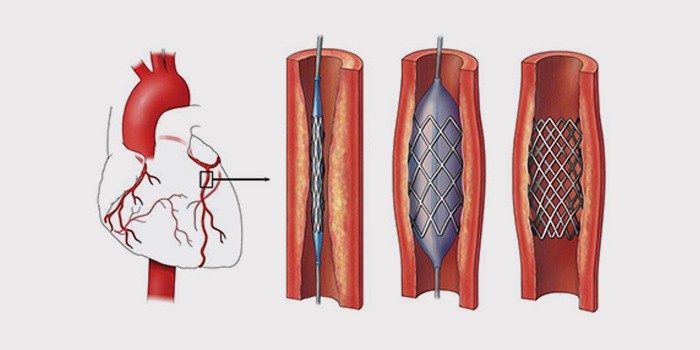
Хирургическое вмешательство и внутрисосудистое лечение направлено на восстановление нормального тока крови в венечных артериях:
- коронарное шунтирование – восстановление кровотока с помощью специальных шунтов, в обход суженных мест на сосудах;
- стентирование – установка каркасов в коронарных сосудах;
- ангиопластика – открытие пораженных артерий специальным катетером;
- прямая коронарная атерэктомия – уменьшение размеров атеросклеротических бляшек внутри сосудов;
- ротационная абляция (ротабляция) – механическая очистка судов специальным буром.
Чем опасно заболевание: возможные осложнения и последствия
Острая коронарная недостаточность как причина смерти – явление распространенное. Ишемическая болезнь зачастую протекает бессимптомно, человек не знает о патологии сердца, не обращает внимания на легкие приступы. В результате болезнь прогрессирует, приводит к осложнениям, без лечения которых часто наступает внезапная коронарная смерть. Помимо этого самого тяжелого последствия, болезнь приводит к следующим осложнениям:
- аритмии всех видов;
- изменениям анатомии сердца, инфаркту миокарда;
- воспалению околосердечной сумки – перикардиту;
- аневризме аорты;
- разрыву сердечной стенки.
Профилактика
Коронарная болезнь сердца – недуг, который легче предупредить, чем вылечить. Предотвратить его возникновение и развитие помогает ряд профилактических мероприятий:
- Регулярные занятия физкультурой. Пешие прогулки, плавание с постепенным, мягким увеличением нагрузки, бег трусцой.
- Сбалансированное питание с малым количеством животных жиров.
- Отказ от курения и алкоголя.
- Исключение психоэмоциональных (стрессовых) нагрузок.
- Контроль артериального давления.
- Поддержание нормального веса.
- Контроль количества холестерина в крови.
sovets.net
Причины и механизмы развития коронарной недостаточности
Коронарная недостаточность может возникать остро или развиваться постепенно, имея хроническое течение.
Острая форма коронарной недостаточности может быть вызвана спазмом коронарных (венечных) артерий, закупоркой их тромбом или эмболом (пузырьком воздуха, каплей жира). При этом возникает острая нехватка кислорода (ишемия) в ткани миокарда. Подобное состояние вызывает появление локализованного участка острой ишемии – инфаркта миокарда.
Хроническая коронарная недостаточность возникает вследствие постепенного уменьшения притока крови к миокарду. Чаще всего ее причиной является атеросклеротическое поражение коронарных сосудов. Хроническую коронарную недостаточность может вызывать также изменение физических свойств крови (ее сгущение, затрудняющее кровоток). Ишемия миокарда при этом носит диффузный (разлитой) характер.
Выделяют также относительную коронарную недостаточность, когда дефицит кислорода обусловлен не патологией венечных артерий, а увеличением массы сердца (гипертрофия миокарда).
Различные варианты коронарной недостаточности объединяют под понятием ишемической болезни сердца.
Симптомы коронарной недостаточности
Ишемия миокарда, вызванная коронарной недостаточностью, может проявляться одышкой, кашлем, сердцебиением, давящими в сердце болями (при физической нагрузке), а может и клинически не проявляться вплоть до наступления приступа стенокардии.
Стенокардия («грудная жаба») представляет собой возникающий внезапно приступ сжимающей в области сердца боли. Боль может отдавать в левую часть головы, тела (наиболее часто – в руку и лопатку). Возможно возникновение приступа в результате физической или же эмоциональной нагрузки. Однако приступ может возникнуть на фоне полного спокойствия.
Диагностика коронарной недостаточности
При появлении любых симптомов, указывающих на возможную коронарную недостаточность, инструментальное исследование больного начинают с электрокардиограммы. В ряде случаев проводят суточное мониторирование сердечного ритма. Характерные изменения на ЭКГ позволяют не только установить наличие очагов ишемии или разлитого процесса, но и исключить или подтвердить инфаркт миокарда.
При ЭХО-кардиографии (УЗИ сердца) оценивают размеры сердца и подвижность различных участков мышечной ткани.
Непосредственную оценку проходимости коронарных сосудов можно провести во время УЗИ (с помощью допплер-датчика) или при контрастном рентгенографическом исследовании.
В соответствии с конкретными клиническими показаниями проводятся и другие исследования.
Лечение коронарной недостаточности
Комплексное лечение данного заболевания заключается в устранении вызвавшей ее причины (если это возможно), профилактике приступов стенокардии, улучшении снабжения миокарда кислородом. В условиях кардиологического стационара проводится лечение не только медикаментозными, но и хирургическими методами.
С практической точки зрения важно знание неотложной доврачебной помощи при приступе стенокардии и инфаркте миокарда.
До осмотра врача любой приступ стенокардии должен оцениваться как возможный инфаркт.
Больного необходимо уложить (если нет одышки и/или кашля) либо удобно посадить, обеспечить доступ свежего воздуха. По возможности, устранить фактор, который вызвал приступ.
Первая помощь при стенокардии — препарат нитроглицерин. Если больной принимает его постоянно, то дают сразу то количество таблеток, которое привычно больному. При отсутствии таких сведений или первом применении препарата дают по одной таблетке с пятиминутным интервалом (не больше 3 раз). Таблетки кладут под язык и держат их до полного растворения.
В случае отсутствия нитроглицерина можно воспользоваться валидолом. При отсутствии медицинских препаратов можно оказать помощь мятными конфетами.
В случае впервые возникшего приступа или приступа, имеющего большую интенсивность, следует немедленно вызвать скорую помощь. Экстренная консультация врача необходима и в случае, если приступ не прекращается дольше 20-25 минут или на его фоне возникает какое-либо ухудшение состояния.
Для разжижения крови рекомендуется также разжевать четверть таблетки аспирина (при отсутствии аллергии на препарат).
Приведенная информация не является рекомендацией к лечению коронарной недостаточности, а является кратким описанием заболевания с целью ознакомления. Не забывайте, что самолечением можно навредить своему здоровью. При появлении признаков болезни или подозрении на нее необходимо незамедлительно обратиться к врачу. Будьте здоровы.
101god.ru
Коронарная недостаточность причины
1. Сочетание сосудистых и метаболических факторов;
2. Усиленная работа сердца связанная с увеличением метаболической потребности сердца в том случае, когда венечные сосуды неспособны увеличить кровоток;
3. В сосудах кровоток уменьшается, если метаболические запросы миокарда не изменились.
Причины возникновения коронарной недостаточности могут быть разнообразны, но, как правило, обуславливаются спазмами, тромботическим или атеросклеротическим стенозом. Случается, что инородное тело также может послужить причиной прекращения или снижения кровотока.
Наиболее частой причиной коронарной недостаточности является атеросклероз венечной артерии сердца, коронарит, различные сосудистые травмы (например, падения, удары, сдавления), врождённые и приобретённые сердечные пороки. А также септический эндокардит, стеноз лёгочного ствола, сифилитический аортрит, шок и коллаптоидное состояние, анемия, рассеивающая аневризма аорты.
Также причиной коронарной недостаточности может послужить внезапное нарушение проходимости артерий венечных из-за спазма и закупорки полной или частичной (например, воздушные пузырьки или капли жира), эмболии, тромбоза, компрессии, спайки, расслоения и довольно редкого наличия врождённого шунта между лёгочными и коронарными артериями. На неишемизированных участках сердца будут возрастать метаболические запросы. Однако довольно важно на неишемизированном участке и в той части поражения артерии перераспределить кровь («обкрадывание»).
Патологический процесс, который сопровождается перфузионным давлением в системе венечной артерии, артериальная гипоксия и анемия, отравления окисью углерода и многое другое, вазодилатация не способна удовлетворить метаболическую потребность сердца. Хроническая или острая форма коронарной недостаточности будет развиваться в зависимости от интенсивности и продолжительности воздействия того или иного фактора.
Сужение или уменьшение способности расширяться поражённым венечным артериям может привести к развитию хронической коронарной недостаточности. Как правило, это обуславливается атеросклерозом, но и воспалительные процессы не исключены.
Вывод: частыми причинами возникновения коронарной недостаточности является развитие гипертонических заболеваний вследствие воспалительных процессов, атеросклероза, коронаритов, васкулитов, а также пороков сердца. Также люди с тяжёлыми инфекционными заболеваниями и с повышенной свёртываемостью крови будут предрасположены к этому заболеванию.
Проявления хронической формы коронарной недостаточности ничем не отличается от степени сужения венечных сосудов сердца. Это связано с коллатеральным кровообращением, так как в одних случаях оно органически полноценно и функционально, а в некоторых нет.
Коронарная недостаточность симптомы
Если перечислять сердечно-сосудистые заболевания, то самая распространённая причина смерти — именно от коронарной недостаточности, потому что сердце и сосуды повреждаются в равной степени. Симптомы, как правило, комплексного характера, тем не менее, ведущим является приступ стенокардии. Однако диагностику можно провести на фоне инфаркта.
Зачастую диагностика коронарной недостаточности основывается на анамнезе и жалобах пациента. Довольно распространённым единственным симптомом являются боли длительностью 10 минут за грудиной или в области сердца (грудная жаба или стенокардия). В случае более продолжительной боли можно предположить коронарную патологию миокарда или очаговые изменения разных размеров. Довольно редко можно встретить болевые ощущения длительностью до 3 часов, которые не вызывают инфаркт.
Боли приступообразного характера, которые могут возникнуть внезапно в связи с физической нагрузкой и реже с психическим напряжением. Наиболее распространёнными факторами провоцирующие боль являются: обильный приём пищи, быстрая ходьба, подъёмы по лестницам и, как правило, чаще всего наблюдаются в ветреные холодные дни, в зимнее время.
У больного усугубляется состояние во время физического напряжения и из-за этого он ощущает скованность. Появляется стремление к сохранению неподвижного положения. Лицо становится бледным, дыхание поверхностное и замедленное. Также будут проявляться «сопроводительные» симптомы болезни:
— возникновение позыва на дефекацию и мочеиспускание;
— диспепсические расстройства выражаются в виде рвоты, икоты, тошноты, повышенной саливации;
— будут обильно выделяться газы;
— начнётся выделение светлой мочи в большом количестве.
Но следует учитывать, что «сопроводительные симптомы» коронарной недостаточности неспецифические и могут ещё сопровождать функциональное расстройство и инфаркт. У людей молодого возраста изредка будут проявляться типичные симптомы для этого заболевания. По этой причине нужно всегда уделять внимание наличию подозрительных признаков, в особенности болевым ощущениям в левой части грудины. Зачастую молодые люди, страдающие подобными заболеваниями, внешне выглядят старше, что немаловажно в диагностировании.
Несмотря на трудности, возникающие при диагностике, на ранней стадии коронарной недостаточности, кроме клинического обследования, анамнеза и ЭКГ, после и во время физических нагрузок, в покое, значимую помощь оказывает биохимическое исследование (определение электролитного, липидного обмена и катехоламина), совместно изучая факторы, которые способствуют развитию ишемической болезни.
Также зачастую может возникнуть одышка, кашель, учащённое сердцебиение или же клинически не возникнет никаких симптомов вплоть до приступа стенокардии.
Острая коронарная недостаточность
Это состояние, которое вызывается спазмом коронарных сосудов, снабжающих сердце кровью. Спазмы возникают в состоянии покоя, при незначительных нагрузках эмоциональных или физических, так как происходит резкое возрастание потребности тканей в кислороде. Довольно часто синдром внезапной смерти связан с этим заболеванием. Такие заболевания как стеноз, сосудистая эмболия способны спровоцировать острую коронарную недостаточность.
Клиническим синдромом острой коронарной недостаточности является грудная жаба или стенокардия из-за временного нарушения коронарного кровообращения. Основой приступа является кислородное голодание сердца, вследствие чего происходит накопление неполного окисления продуктов в тканях, в результате раздражается рецепторный аппарат. Происхождение приступов зависит от функциональных моментов, которые вызывают спазм сосудов. Усиленность и характер приступа зависит от реакции сосудистой стенки, раздражающей силы, атеросклеротического поражения, которое увеличит наклонность к спазму. Также приступы могут возникнуть вследствие накопления катехоламина.
Стенокардия гораздо реже возникает при ревматизме, а также возможно ее развитие без поражения коронарных сосудов. На серьёзные анатомические поражения сосудов будут указывать ночные приступы, возникающие во время покоя, которые проходят довольно тяжело. Они могут возникать внезапно и сопровождаться сильной загрудинной болью. Как правило, продолжительность 2–20 минут. Если же продолжительность более 35 минут, то уже следует предполагать инфаркт. Боли всегда иррадиируют в левую часть тела, однако может возникнуть в кисти, плече, ухе.
Хроническая коронарная недостаточность
Проявляется формой ишемической болезни и развивается из-за стенокардии, атеросклероза коронарных сосудов. Все связано с тем, что поступление кислорода по коронарному руслу не соответствует с потребностью сердца из-за эластичности поражённых склерозом сосудов.
Различают 3 степени хронической коронарной недостаточности:
1-я (начальная степень) хронической коронарной недостаточности сопровождается редкими приступами стенокардии, которые могут быть вызваны значительными физическими или психоэмоциональными нагрузками. Атеросклеротические артериальные изменения не выражены.
2-я (выраженная или значительная) степень хронической коронарной недостаточности, где возникновение приступов стенокардии связаны с обычными или умеренными физическими нагрузками. Можно заметить сужение просвета атеросклеротического процесса на 1–2 ветвей коронарной системы больше 50%.
3-я (тяжёлая) степень хронической коронарной недостаточности сопровождается приступами стенокардии, которые возникают в состоянии покоя, при минимальных нагрузках. Ещё можно заметить нарушения сердечного ритма.
Состояние больного будет ухудшаться во время любых нагрузок, так как изменённые артерии суживаются, а не расширяются. Если нарушение обмена веществ долговременное и сложное, то процесс примет более стойкий характер: появятся на старых бляшках новые отложения, которые будут увеличиваться, суживая просвет артерий. Вследствие этого уменьшится кровяной приток к миокарду.
Коронарная недостаточность лечение
Лечение коронарной недостаточности комплексное и направлено на устранение вызывающих её причин. Также направлено на улучшение снабжения кислородом миокарда, профилактику и купирование приступов. Кардиологическое стационарное лечение коронарной недостаточности включает в себя хирургические и медикаментозные методы. Очень важно знать, как оказывать первую доврачебную помощь при возникновении приступа коронарной недостаточности.
Больному надо придать удобное положение, уложить или посадить при отсутствии кашля или одышки, обеспечивая свободный доступ свежего воздуха. Фактор, который способствовал возникновению приступа необходимо устранить по возможности.
В первую очередь надо принять Нитроглицерин, принимать по одной таблетке каждые пять минут, но не более 3-х раз. Если данного препарата нет, то Валидол может подойти или любые конфеты с ментолом. Если отсутствует аллергия на Аспирин, то следует принять четверть таблетки, для того чтобы избежать разжижения крови.
Лечение хронической формы коронарной недостаточности проводят с помощью 3-х групп медикаментов: блокаторы кальциевых каналов, нитросоединения, блокаторы β-адренорецепторов.
Нитраты пролонгированного и короткого действия предназначены для расширения венозных сосудов, благодаря чему уменьшается венозный возврат крови к миокарду, а также снижается конечное диастолическое давление. Нитраты уменьшают токсическое воздействие на сердце благодаря ускорению метаболизма катехоламинов.
Блокаторы β-адренорецепторы являются веществами, которые по структуре схожи со стимуляторами рецепторов изадрина. Таким образом, прекращается действие на естественные и синтетические катехоламины. У каждого пациента на препарат индивидуальная реакция, поэтому суточная доза 60-320 мг.
Антагонисты кальциевых каналов способны снять гиперкинетическое состояние коронарных сосудов. И это благодаря замедлению тока кальция внутри клетки по кальциевым каналам. В зависимости от формы и стадии коронарной недостаточности необходимо ограничить трудовую деятельность, рекомендована лечебная физкультура. Необходимо соблюдать строгую диету, подсчитывая калорийность пищи. Если у пациента излишний вес, то калории необходимо снизить на 30%, а вот в случае истощения, питание более усиленное.
Диуретики назначаются для восстановления кислотно-щелочного и водно-солевого баланса. Они способны вывести из организма избыток жидкости и устранить отёчность. Фурасемид и Этакриновая кислота обладают форсированным действием. Клопамид, Циклометазид и Гидрохлортиазид обладают умеренным действием. Длительно могут лишь применяться Верошпирон, Спиранолактон, Дайтек и Амилорид.
Лечение коронарной недостаточности на начальном этапе проводят с помощью вазолататоров и альфа-блокаторов, для того чтобы улучшить гемодинамический показатель. Однако сердечные гликозиды (Дигитоксин, Строфантин, Коргликон, Дигосксин, Целанид) являются основными препаратами, так как они увеличивают сердечные сокращения. В первые дни назначается максимальная дозировка с целью снизить тахикардию, после чего снижается дозировка постепенно. Поддерживающая терапия коронарной недостаточности будет проводиться тогда, когда установиться дозировка, при которой у пациента все показатели будут стабильными.
vlanamed.com
