Кардиомиопатия гипертрофическая
При заболевании гипертрофическая кардиомиопатия происходит утолщение стенок сердца, объем перекачиваемой крови уменьшается. Больной часто не замечает никаких симптомов или чувствует небольшую слабость, головокружение. Однако гипертрофия сердечной мышцы очень опасна, ведь она может привести к внезапной остановке сердца.
Гипертрофическая кардиомиопатия – что это такое
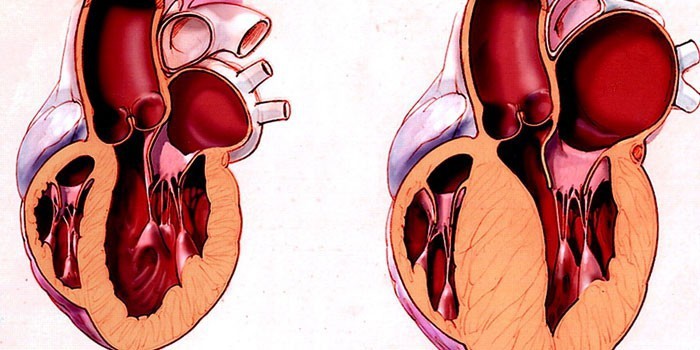
Эта патология сердца в большинстве случаев поражает мышцы левого желудочка и намного реже правого. Мышечный субаортальный стеноз, или гипертрофическая кардиомиопатия – это тяжелое сердечно-сосудистое заболевание, при котором происходит утолщение, фиброз миокарда с уменьшением межжелудочкового пространства. По МКБ присвоен код 142. От патологии чаще страдают мужчины в возрасте от 20 до 50 лет.
Во время болезни нарушается диастолическая функция, происходит дистрофия стенок миокарда. 50% пациентов не удается спасти. Некоторым помогают лекарственные препараты, а остальные должны пройти через сложную операцию по удалению гипертрофированной или утолщенной ткани. Существует несколько форм болезни:
- Симметричная. Может характеризоваться одновременным разрастанием миокарда. Разновидность этой формы – концентрическая, когда увеличение располагается по кругу.
- Асимметричная. Утолщение стенок происходит неравномерно, в большинстве случаев в межжелудочковой перегородке (МЖП), верхней, нижней или средней части. Задняя стенка не изменяется.
Причины гипертрофической кардиомиопатии
В числе причин ГКМП врачи называют семейный наследственный фактор. Дефектные гены, полученные по наследству, могут кодировать синтез сократительного белка миокарда. Есть вероятность мутирования генов из-за внешнего воздействия. Другими возможными причинами гипертрофической кардиомиопатии являются:
- гипертонические нарушения;
- заболевания в легких;
- ишемическая болезнь;
- сильный стресс;
- бивентрикулярная сердечная недостаточность;
- нарушение ритма;
- чрезмерные физические нагрузки;
- возраст после 20 лет.
Гипертрофическая кардиомиопатия у детей
По утверждению врачей, первичная гипертрофическая кардиомиопатия у детей возникает из-за врожденного дефекта. В других случаях заболевание развивается, когда мать во время вынашивания ребенка перенесла тяжелую инфекцию, подвергалась облучению, курила, употребляла алкогольные напитки. Ранняя диагностика в роддоме позволяет определить поражение у ребенка в первые дни после рождения.

Гипертрофическая кардиомиопатия – симптомы
Разновидность заболевания влияет на симптомы гипертрофической кардиомиопатии. При необструктивной пациент не чувствует дискомфорта, потому что кровоток не нарушен. Эта форма считается бессимптомной. При обструктивном виде у больного проявляются симптомы кардиомиопатии:
- головокружение;
- одышка;
- высокий пульс;
- обморочное состояние;
- боль в грудной клетке;
- систолический шум;
- отек легких;
- артериальная гипотензия;
- боль в горле.
Пациенту, который знает, что такое гипертрофия сердца, хорошо известны проявления болезни. Эти признаки объясняются тем, что недуг не дает сердцу справляться с работой как прежде, органы человека плохо снабжаются кислородом. Если подобные симптомы дают о себе знать, нужно обратиться к кардиологу за консультацией.
Гипертрофическая кардиомиопатия – диагностика
Для того, чтобы выявить заболевание, недостаточно визуальных признаков. Требуется диагностика гипертрофической кардиомиопатии, которая проводится с помощью медицинских аппаратов. К таким методам обследование относятся:
- Рентгенография. На снимке видны контуры сердца, если они увеличены, то это может быть гипертрофия. Однако, когда гипертрофия миокарда развивается внутри органа, можно и не увидеть нарушение.
- МРТ или магниторезонансная томография. Помогает рассмотреть полости сердца в трехмерном изображении, увидеть толщину каждой из стенок, степень обструкции.
- ЭКГ дает представление о колебаниях сердечных ритмов человека. Правильно прочитать показания электрокардиограммы может врач, имеющий большой опыт в кардиологии.
- Эхокардиография или УЗИ сердца применяется чаще других методов, оно дает точное представление о размерах сердечных камер, клапанов, желудочков и перегородок.
- Фонокардиограмма помогает записать шумы, которые производят разные отделы органа и установить между ними взаимосвязь.
Самым простым способом диагностики остается биохимический развернутый анализ крови. По его результатам врач может судить об уровне сахара и холестерина. Есть еще и инвазивный метод, помогающий измерить давление в желудочках и предсердиях. В полость сердца вводят катетер со специальными датчиками. Способ применяют, когда нужно взять материал на исследование (биопсию).
Гипертрофическая кардиомиопатия – лечение
Лечение гипертрофической кардиомиопатии делится на медикаментозное и оперативное. Врач решает, к какому методу прибегнуть, в зависимости от тяжести болезни. К медицинским препаратам, которые облегчают состояние больного на начальной стадии относятся:
- бето-адреноблокаторы (пропранолол, метопролол, атенолол);
- препараты-антагонисты кальция;
- антикоагулянты от тромбоэмболии;
- средства от аритмии;
- диуретики;
- антибиотики для профилактики от инфекционного эндокардита.
Оперативное лечение показано пациентам, у которых заболевание во 2 и 3 фазе или при подтверждении диагноза асимметричная гипертрофия межжелудочковой перегородки. Кардиохирурги выполняют операции:
- Миоэктомию – удаление увеличенной мышечной ткани в межжелудочковой перегородке. Манипуляции проводятся на открытом сердце.
- Замену митрального клапана искусственным протезом.
- Этаноловую абляцию. Под контролем аппарата УЗИ делают прокол и вводят медицинский спирт, который истончает перегородку.
- Установку электростимулятора или дефибриллятора.
Кроме того, больной должен полностью пересмотреть свой образ жизни:
- Прекратить занятия спортом и исключить физические нагрузки.
- Перейти на строгую диету, ограничивающую употребление сахара и соли.
- Регулярно (2 раза в год) проходить врачебные обследования для предотвращения рецидивов болезни.

Гипертрофическая кардиомиопатия – средняя продолжительность жизни
Часто недуг развивается у молодых мужчин, которые не контролируют физические нагрузки и людей с ожирением. Без лечебной терапии и ограничения нагрузок прогноз будет печальным – кардиомиопатия сердца приводит к внезапной смерти. Смертность среди пациентов составляет примерно 2-4% за год. У некоторых больных гипертрофический вид переходит в дилатационный – наблюдается увеличение камеры левого желудочка. По статистике средняя продолжительность жизни при гипертрофической кардиомиопатии составляет 17 лет, а при тяжелой форме – не больше 3-5 лет.
sovets.net
Гипертрофическая кардиомиопатия — Кардиомиопатии
Страница 3 из 5
Под гипертрофической кардиомиопатией понимают генетически обусловленное заболевание с аутосомно-доминантным типом наследования с высокой пенетрантностью, характеризующееся гипертрофией миокарда стенок левого (реже — правого) желудочка при нормальном или уменьшенном его объеме. Различают асимметричную гипертрофию стенок левого желудочка, на долю которой приходится около 90% всех случаев гипертрофической кардиомиопатии, и симметричную или концентрическую гипертрофию. В зависимости от наличия обструкции выносящего тракта левого желудочка выделяют также обструктивную и необструктивную формы гипертрофической кардиомиопатии.
Основными клиническими проявлениями заболевания являются сердечная недостаточность, боли в грудной клетке, нарушения ритма сердца, синкопальные состояния. Около половины всех больных гипертрофической кардиомиопатией умирают внезапно; причинами смерти являются желудочковые нарушения ритма или прекращение гемодинамики вследствие полного исчезновения полости левого желудочка при его усиленном сокращении и сниженном наполнении.
Гипертрофическая кардиомиопатия чаще носит семейный характер, но встречаются и спорадические формы. У больных как с семейной, так и спорадической формой гипертрофической кардиомиопатии выявляются дефекты генов, кодирующих синтез белков сердечного саркомера.
Клиническая картина заболевания зависит от варианта гипертрофии миокарда, степени выраженности гипертрофии, стадии заболевания. Длительное время заболевание протекает мало- или бессимптомно, нередко внезапная смерть — первое проявление гипертрофической кардиомиопатии. Самыми частыми клиническими проявлениями являются боли в грудной клетке, одышка, нарушения ритма сердца, синкопальные состояния.
Частой жалобой больных гипертрофической кардиомиопатией является одышка, которая связана с повышением диастолического давления в левом желудочке, ведущим к повышению давления в левом предсердии и в дальнейшем — к застою в малом круге кровообращения. Наблюдаются и другие симптомы застоя в легких — ортопноэ, ночной кашель и одышка. При присоединении мерцательной аритмии снижается диастолическое наполнение левою желудочка, падает сердечный выброс и наблюдается прогрессирование сердечной недостаточности. У больных гипертрофической кардиомиопатией нередки жалобы на сердцебиение, перебои и «неправильную» работу сердца. Наряду с фибрилляцией предсердий, при суточном ЭКГ-мониторировании могут выявляться наджелудочковая и желудочковая экстрасистолия, желудочковая тахикардия, и даже — фибрилляция желудочков, которая может быть причиной внезапной смерти.
Классифиция обструктивной формы гипертрофической кардиомиопатии
Нью-Йоркской ассоциацией кардиологов предложена следующая классификация гипертрофической кардиомиопатии:
I стадия — градиент давления не превышает 25 мм рт. ст.; при обычной нагрузке больные не предъявляют жалоб;
II стадия — градиент давления от 26 до 35 мм рт. ст.; появляются жалобы при физической нагрузке;
III стадия — градиент давления от 36 до 44 мм рт. ст.; признаки сердечной недостаточности в покое, стенокардия;
IV стадия — градиент давления выше 45 мм рт. ст.; значительные проявления сердечной недостаточности.
Дифференциальная диагностика гипертрофической кардиомиопатии
Диагноз гипертрофическая кардиомиопатия ставится на основании комплексного клинического и инструментального исследования в сочетании с данными анамнеза, свидетельствующими нередко о семейном характере заболевания, и исключении гипертонической болезни, ИБС, а также аортального стеноза и других пороков сердца, осложняющихся гипертрофией левого желудочка.
На современном этапе диагностическое значение могут иметь результаты генетического исследования, которые позволяют выявить характерные мутации генов у больных с доклинической стадией заболевания при умеренной гипертрофии миокарда и отсутствии признаков обструкции.
Течение гипертрофической гипертрофической кардиомиопатии
Течение гипертрофической кардиомиопатии отличается разнообразием. У многих больных в течение длительного времени заболевание протекает стабильно и малосимптомно. Однако в любой момент может наступить внезапная смерть. Существует мнение, что гипертрофическая кардиомиопатия является самой частой причиной внезапной смерти среди спортсменов. К факторам риска внезапной смерти относятся: случаи внезапной смерти у родственников, остановка сердца или стойкая желудочковая тахикардия в анамнезе, частые и длительные эпизоды желудочковой тахикардии при кардиомониторировании, индуцированная желудочковая тахикардия при ЭФИ, гипотензия при физической нагрузке, выраженная гипертрофия левого желудочка (толщина стенки > 35 мм), повторные обмороки. Предрасполагают к внезапной смерти особые мутации некоторых генов (например, мутация Arg 403Gin). Среди больных гипертрофической кардиомиопатией, наблюдающихся в специализированных стационарах, смертность составляет 3-6% в год, в общей популяции — 0,5-1,5%.
Лечение гипертрофической кардиомиопатии
Лечение гипертрофической кардиомиопатии направлено на улучшение диастолической функции левого желудочка, снижение градиента давления, купирование ангинозных приступов и нарушений ритма. С этой целью используются бета-адреноблокаторы и блокаторы кальциевых каналов.
Бета-адреноблокаторы обладают отрицательным инотропным и хронотропным действием, снижают потребность миокарда в кислороде, противодействуют влиянию катехоламинов на миокард.
агодаря этим эффектам удлиняется время диастолического наполнения, улучшается диастолическая растяжимость стенок левого желудочка, уменьшается градиент давления во время физических нагрузок. При длительном применении бета-адреноблокаторы могут уменьшать гипертрофию левого желудочка, а также предупреждать развитие мерцательной аритмии. Предпочтение отдается неселективным бета-адреноблокаторам без внутренней симпатомиметической активности. Наиболее широко применяется пропранолол (анаприлин, обзидан, индерал) в суточной дозе 160—320 мг. Могут использоваться и кардиоселективные бета-адреноблокаторы — метопролол, атенолол.
Применение блокаторов кальциевых каналов основано на снижении концентрации кальция в кардиомиоцитах, гладкомышечных клетках коронарных и системных артерий, а также в клетках проводящей системы. Эти препараты улучшают диастолическое расслабление левого желудочка, понижают сократимость миокарда, обладают антианги-нальным и антиаритмическим эффектом, уменьшают степень гипертрофии левого желудочка. Наибольший опыт и лучшие результаты получены при применении верапамила (изоптина, финоптина) в дозе 160-320 мг в день. Близкий к нему по эффективности дилтиазем (кардизем, кардил) применяется в дозе 180-240 мг в день.
Нифедипин назначать больным гипертрофической кардиомиопатией опасно — в связи с его выраженным вазодила-тирующим действием возможно усиление обструкции выносящего тракта левого желудочка. Однако его применение возможно при сочетании гипертрофической кардиомиопатии с артериальной гипертензией и брадикардией.
Больным, относящимся к группе риска внезапной смерти, показано назначение препаратов с выраженным антиаритмическим действием — кордарона (амиодарона) и дизопирамида (ритмилена). Кордарон назначается в насыщающей дозе от 600—800 мг до 1000 мг в день с переходом на поддерживающую дозу 200-300 мг при достижении устойчивого антиаритмического эффекта. Начальная доза ритмилена составляет 400 мг в день, постепенно может увеличиваться до 800 мг в день. Эти препараты также обладают отрицательным инотропным действием, снижают градиент давления. Кордарон рекомендуется назначать больным гипертрофической кардиомиопатией также для профилактики пароксизмальной мерцательной аритмии. При постоянной форме мерцательной аритмии используются бета-адреноблокаторы или верапамил; сердечные гликозиды в связи с их положительным инотропным действием больным с гипертрофической кардиомиопатией не показаны. Возникновение мерцательной аритмии является показанием к назначению антикоагулянтов для профилактики системных эмболии. При развитии застойной сердечной недостаточности к лечению присоединяют диуретики.
В последние годы для лечения больных гипертрофической кардиомиопатией широко применяются ингибиторы АПФ, главным образом препараты 2-го поколения — эналаприл в дозе 5—20 мг в сутки. Особенно полезно применение этих препаратов при развитии сердечной недостаточности и при сочетании гипертрофической кардиомиопатии с артериальной гипертензией.
Вопрос о лечении больных гипертрофической кардиомиопатией при отсутствии клинических проявлений до настоящего времени не решен. Полагают, что в связи с неэффективностью бета-адреноблокаторов и блокаторов кальциевых каналов в профилактике внезапной смерти — их длительное применение нецелесообразно. Исключение составляют больные с выраженной гипертрофией левого желудочка — им рекомендуют лечение бета-адреноблокаторами.
Тяжелое течение гипертрофической кардиомиопатии, резистентность к медикаментозной терапии и градиент давления в выносящем тракте более 50 мм рт. ст. являются показаниями к хирургическому лечению. Нуждаются в хирургическом лечении около 5% всех больных гипертрофической кардиомиопатией. Смертность при оперативном лечении составляет примерно 3%, К сожалению, у 10% больных после операции диастолическая дисфункция и ишемия миокарда уменьшаются незначительно и сохраняются клинические симптомы. Применяются следующие виды оперативного лечения: миотомия, миоэктомия, иногда — в сочетании с протезированием митрального клапана (при его структурных изменениях, вызывающих значимую регургитацию).
В последнее время больным гипертрофической кардиомиопатией с обструкцией рекомендуют имплантацию электрокардиостимулятора. Показано, что применение двухкамерной электрокардиостимуляции уменьшает обструкцию выносящего тракта левого желудочка, понижает градиент давления, ослабляет патологическое движение митрального клапана и вызывает постепенное уменьшение гипертрофии межжелудочковой перегородки. Больным с желудочковыми нарушениями ритма показана имплантация кардиовектера-дефибриллятора.
Для уменьшения степени гипертрофии межжелудочковой перегородки предложено также введение алкоголя в септальную артерию с последующим развитием в ней инфаркта. Предварительные результаты показали, что это приводит к значительному снижению градиента давления и улучшению клинического течения заболевания. Осложнением данного инвазивного метода лечения является развитие полной поперечной блокады сердца, что создает необходимость в имплантации постоянного ЭКС.
Профилактика гипертрофической кардиомиопатии
Первичная профилактика при гипертрофической кардиомиопатии заключается в комплексном обследовании близких родственников больных гипертрофической кардиомиопатией, включая генетические исследования, с целью раннего выявления заболевания на доклинической стадии. Лица с выявленными мутациями генов, характерными для гипертрофической кардиомиопатии (даже при отсутствии клинических проявлений), требуют динамического наблюдения кардиолога. Необходимо выявление больных гипертрофической кардиомиопатией, относящихся к группе риска внезапной смерти, и назначение им с целью вторичной профилактики аритмий бета-адреноблокаторов или кордарона. Всем больным гипертрофической кардиомиопатией, даже при отсутствии клинических проявлений, рекомендуется ограничение физических нагрузок. При угрозе возникновения инфекционного эндокардита проводится его профилактика.
Гипертрофическая кардиомиопатия
Большая медицинская энциклопедия
Авторы: H. М.; Чарчоглян P. А.; Рапопорт Я. Л.
При гипертрофической кардиомиопатии у 1/3-1/4 больных семейный анамнез выявляет некоторую роль наследственности (аутосомно-доминантное наследование).
Патогенез
Предполагают, что в основе патогенеза гипертрофической кардиомиопатии лежит врождённая неспособность формирования нормальных миофибрилл. Связь с перенесённым интеркуррентным заболеванием почти всегда отсутствует.
Различают так называемую две формы гипертрофической кардиомиопатии:
- диффузную,
- локальную.
Диффузная гипертрофическая кардиомиопатия (идиопатическая гипертрофия миокарда).
Диффузная форма похожа на сердечную форму мышечной дистрофии, родственную dystrophia myotonica с недостаточной релаксацией мышц скелета. Сочетание гипертрофической кардиомиопатии с семейной атаксией Фридрейха встречается реже, чем при застойной кардиомиопатии. Существование таких случаев даёт основание думать о возможных элементах общности в этиологии застойной и гипертрофической кардиомиопатии.
Некоторые исследователи выявили изменения в физиологии мышечного сокращения: изменение внутриклеточного потенциала действия, подавление процесса реполяризации с редукцией её скорости, но с нормальным потенциалом покоя. В ряде случаев выявлены также заметные изменения в физиологии сокращения скелетных мышц и развитие выраженной миопатии скелетных мышц.
Постоянное перерастяжение предсердий и фиброз миокарда желудочков иногда приводят к дилатации всех полостей и к развитию сердечной недостаточности, началом которой нередко является аритмия (фибрилляция предсердий), затем присоединяется увеличение печени, отёк лёгких. При развитии сердечной недостаточности гипертрофическую кардиомиопатию трудно отличить от застойной.
Патологическая анатомия
Гипертрофическая кардиомиопатия без обструкции характеризуется равномерным утолщением стенки левого желудочка и межжелудочковой перегородки; размер полости желудочка нормальный или уменьшен.
Наиболее существенна, однако, не общая гипертрофия сердца, а диспропорция между общим весом сердца и весом левого желудочка. Полости предсердий, особенно левого, дилатированы. В редких случаях поражаются преимущественно правые отделы сердца.
При гипертрофической кардиомиопатии с обструкцией диффузная гипертрофия стенки левого желудочка сочетается с диспропорциональной гипертрофией верхних 2/3 межжелудочковой перегородки; это вызывает субаортальное сужение пути оттока крови левого желудочка, называемое обструкцией или стенозом (отсюда часто употребляемый синоним идиопатический гипертрофический субаортальный стеноз).
Как правило, имеется также патология передней створки митрального клапана. Сосочковая мышца этой створки укорочена, прикреплена более высоко, сама створка утолщена и прикрывает пути оттока левого желудочка. В поздней систоле передняя створка смыкается с межжелудочковой перегородкой, вызывая позднюю систолическую обструкцию. Отсюда другое название заболевания – митрогенный субаортальный стеноз.
Иногда встречается фиброзное утолщение эндокарда межжелудочковой перегородки и соприкасающихся краёв митрального клапана, что является показателем длительного существования обструкции пути оттока крови левого желудочка.
Гистологическое исследование выявляет резко гипертрофированные мышечные волокна, короткие и широкие, с уродливыми гиперхромными ядрами. От вторичных функциональных гипертрофий сердечной мышцы (при гипертонической болезни, врождённых и приобретённых пороках) идиопатическая гипертрофия, особенно асимметричная локальная её разновидность, отличается атипизмом общей микроструктуры миокарда вследствие нарушения взаимной ориентации мышечных волокон; они располагаются хаотично, под углом друг к другу, образуют завихрения вокруг соединительнотканных прослоек.
Иногда миоциты образуют своеобразные мышечные узлы, включённые в мышечную ткань обычного строения, что даёт основание для представления о них как о пороках развития – гамартомах. Этот атипизм иногда виден и на поверхности анатомических разрезов участков локальной гипертрофии. Обычна картина дистрофии мышечных клеток с вакуолизацией перинуклеарных зон.
Выраженный кардиосклероз отсутствует; всегда отмечается некоторая степень фиброза в виде увеличения коллагеновых волокон. Мышечные волокна богаты гликогеном, как и при всякой гипертрофии, в них высокое содержание дегидрогеназы соответственно увеличению числа митохондрий. Много лизосом, липидов нет.
При электронной микроскопии выявляются нежные миофибриллы и избыточное количество митохондрий. Отмечается повреждение митохондрий в форме уменьшения плотности матрикса. При ультраструктурных исследованиях V. Ferrans (1972) и другие исследователи обнаружили атипизм расположения миофиламентов в миофибриллах.
Клинические проявления
Клинические симптомы: одышка, боли сжимающего характера в груди, обмороки, на поздних стадиях – симптомы застойной сердечной недостаточности. Систолический шум непостоянен, не имеет характерных особенностей, чаще выявляется на поздних стадиях заболевания при дилатации левого желудочка и развитии относительной недостаточности митрального клапана. На поздних стадиях заболевания нередко наблюдаются самые разнообразные нарушения ритма сердца, а также проводимости (преимущественно внутрижелудочковой и предсердно-желудочковой). Рентгенологическое исследование выявляет увеличение сердца в основном за счёт левого желудочка. На ЭКГ регистрируются признаки гипертрофии левого желудочка. Эхокардиография позволяет обнаружить выраженную гипертрофию межжелудочковой перегородки и задней стенки левого желудочка без парадоксального движения створки митрального клапана в систолу.
Диагностика
Диагноз ставят при наличии диффузной гипертрофии миокарда (преимущественно левого желудочка), подтверждённой данными рентгенологического, электрокардиографического и эхокардиографического исследований в сочетании с анамнестическими указаниями на обморочные состояния, сердечную недостаточность, нарушение ритма и проводимости сердца. При установлении диагноза необходимо исключить другие патологические состояния, которые могут вести к выраженной гипертрофии миокарда (артериальная гипертензия и др.).
Назначают блокаторы β-адренергических рецепторов (анаприлин, обзидан в дозе от 80 до 200 мг в сутки и другие препараты этой группы). При появлении мерцательной аритмии и недостаточности кровообращения проводится лечение застойной сердечной недостаточности. Препараты группы наперстянки обычно малоэффективны, в связи с чем на первый план нередко выступает лечение мочегонными средствами,
Локальная асимметричная обструктивная гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Клинические проявления
Наиболее характерными признаками являются одышка, обмороки, головокружение, боли в области сердца, учащение сердечных сокращений без связи с физической нагрузкой. Боль обычно носит стенокардический характер; применение нитроглицерина оказывает чёткий и быстрый эффект.
Пульс частый, может быть дикротическим, как при аортальной недостаточности, но пульсовое давление обычно невелико. Верхушечный толчок – приподнимающий, пальпируется в пятом межреберье на 1-2 см снаружи от среднеключичной линии и часто более латерально, нередко носит двойной характер.
У больных с синусовым ритмом может наблюдаться выраженная пульсация сонных артерий. Аускультативно: I тон без характерных особенностей, иногда определяется систолический щелчок у левого края грудины. Почти во всех случаях регистрируется среднечастотный систолический шум, интенсивность которого постепенно увеличивается к середине систолы и также постепенно уменьшается к её концу. Шум наиболее выражен у левого края грудины в третьем четвёртом межреберье или несколько медиальнее верхушки. Обычно шум носит грубый характер, реже бывает мягким, напоминающим так называемые функциональные шумы, встречающиеся у детей.
Интенсивность систолического шума часто варьирует спонтанно от удара к удару, при дыхании, в различные дни исследования. При проведении физиологических и медикаментозных проб (с амилнитритом, изопротеренолом, β-блокаторами), связанных с изменением нагрузки на сердце и влияющих на сократительную способность миокарда, изменяется интенсивность систолического шума.
В целом — шум усиливается с уменьшением венозного притока и уменьшением конечного диастолического объёма или когда усиливается сократительная способность миокарда. Ранний диастолический шум не характерен для больных с локальной обструктивной гипертрофической кардиомиопатии и обусловлен аортальной регургитацией, возникающей вследствие деформации устья аорты в результате резкой гипертрофии межжелудочковой перегородки, что ведёт к неполному смыканию створок аортального клапана во время диастолы.
Течение заболевания нередко осложняется разными нарушениями ритма сердца и проводимости. При развитии мерцательной аритмии нередко наблюдается образование тромбов в полостях левого отдела сердца с развитием тромбоэмболических осложнений. На поздних стадиях заболевания развивается сердечная недостаточность, однако многие больные не доживают до поздних стадий, внезапно умирая (по-видимому, от фибрилляции желудочков).
На фонокардиограмме, зарегистрированной над верхушкой сердца, нередко определяется интервал (от 0,02 до 0,08 секунд) между закрытием митрального клапана (I тон) и началом систолического шума, а также между завершением шума и закрытием аортального клапана. У больных с синусовым ритмом более чем в 50% случаев регистрируется тон предсердия (IV тон) с максимумом на верхушке; интервал между началом зубца «P» на ЭКГ и началом IV тона в среднем составляет 0,12 секунд (чаще прослушивается у больных с выраженной клинической симптоматикой).
Характерным на ЭКГ является наличие признаков гипертрофии левого желудочка в подавляющем большинстве случаев; признаки сочетанной гипертрофии правого и левого желудочков встречаются значительно реже. При гипертрофии межжелудочковой перегородки более чем в 50% случаев регистрируется патологический зубец «Q» (в II – III и V4 – V6 отведениях). Весьма нередки депрессия сегмента «ST» и инверсия зубца «T» в боковых отведениях. У больных с длительным течением заболевания и в старшем возрасте определяются признаки дилатации левого предсердия.
Рентгенологическое данные о конфигурации и объёме сердца весьма вариабельны и зависят от давности заболевания. В большинстве случаев, в том числе у детей, объём сердца увеличен. По контурам сердца определяются признаки гипертрофии левого желудочка, реже дилатации левого желудочка и предсердия, сочетание гипертрофии или дилатации левого желудочка с дилатацией восходящей аорты.
При катетеризации сердца выявляется динамический характер обструкции путей оттока левого желудочка: наличие градиента давления (перепад давления) между полостью левого желудочка и начальной частью аорты – признак стеноза устья аорты.
Ангиография выявляет уменьшение конечных систолического и диастолического размеров левого и правого желудочков. Характерен так называемый двухкамерный левый желудочек; этот феномен особенно чётко виден в период систолы сердца, когда гипертрофированный участок межжелудочковой перегородки приближается к стенке левого желудочка, который приобретает форму песочных часов. Отмечается градиент давления между проксимальным и дистальным отделами так называемого двухкамерного желудочка, причём величина этого градиента пропорциональна степени подклапанного стеноза. При длительном течении заболевания и развитии миогенной дилатации левого желудочка градиент давления исчезает.
Динамическое ангиографическое исследование в левой передней косой проекции сердца выявляет в период систолы движение передней створки митрального клапана вперёд к перегородке, в путь оттока крови (характерный признак при локальной асимметричной кардиомиопатии).
На эхокардиограмме обычно регистрируется характернейший признак – парадоксальное движение передней створки митрального клапана в период систолы к перегородке. Выявляются три типа движения митральной створки в покое:
- полное и постоянное движение створки в подавляющем большинстве сокращений сердца с прилеганием створки к межжелудочковой перегородке;
- частичное и непостоянное движение только в единичных сокращениях;
- отсутствие парадоксального движения.
При втором и третьем типах движения провокации с пробой Вальсальвы и вдыханием амилнитрита усиливают или вызывают парадоксальное движение створки. Эхокардиографические критерии следующие: сужение пути оттока, смещение митрального клапана к перегородке, выраженное утолщение перегородки.
Величина отношения толщины задней стенки левого желудочка к толщине перегородки, превышающая 1. 3, характеризует выраженную асимметричную гипертрофическую кардиомиопатию. Общая функция левого желудочка при этом заболевании гипердинамична, перегородка гиподинамична (понижены скорость её сокращения и утолщение в систолу). Повышенная функция стенки левого желудочка, вероятно, обусловлена компенсированием недостаточной деятельности перегородки.
Часто с движением вперёд передней створки регистрируется также и движение к перегородке задней створки митрального клапана и хорд сосочковых мышц. Характерным эхокардиографическим признаком, по которому судят о сужении пути оттока, является своеобразное движение полулунных заслонок аортального клапана, которые в случае тяжёлой обструкции пути оттока почти полностью закрываются в систолу, а при менее выраженной обструкции двигаются в медиальном направлении.
Диагностика
Диагноз локальной асимметричной обструктивной гипертрофической кардиомиопатии ставят на основании клинических данных (указания на обмороки в анамнезе, приступы ангинозных болей, тахикардия, увеличение сердца, систолический шум нарастающе-убывающего характера, нарушения ритма сердца) в сочетании с данными рентгенологического исследования, выявляющего гипертрофию левого желудочка сердца. Наиболее характерны электрокардиографические изменения – признаки гипертрофии левого желудочка и особенно межжелудочковой перегородки.
Очень большое значение имеют данные эхокардиографического исследования, которые позволяют выявить асимметрический характер гипертрофии левого желудочка, и, в частности, неравномерную гипертрофию межжелудочковой перегородки, а также аномальный характер движения створок митрального и аортального клапанов.
Наиболее ценную диагностическую информацию даёт зондирование сердца, позволяющее выявить характерное изменение полости левого желудочка («песочные часы») и наличие градиента давления между проксимальным и дистальным отделами левого желудочка.
Лечение направлено на предупреждение прогрессирования обструкции и борьбу с отдельными симптомами заболевания. Медикаментозное лечение заключается в основном в применении блокаторов β-адренергических рецепторов.
Пропранолол (обзидан, анаприлин) наиболее эффективен у больных без градиента давления либо с лабильным, латентным градиентом давления (проявляющимся после провокации) и не эффективен при стойком градиенте давления в покое: стабильное улучшение состояния отмечено почти в 100% случаев у больных с латентным градиентом давления, у больных со стойким градиентом – лишь в 36% случаев.
Бета-блокаторы значительно уменьшают кардиалгию, уменьшают или снимают тахикардию. Вместе с тем есть наблюдения, что пропранолол в дозе, оказывающей антиаритмический эффект, не защищал больных от внезапной смерти. Необходимо длительное применение антикоагулянтов непрямого действия не только у больных с постоянной формой, но и с пароксизмами мерцательной аритмии в дозах, достаточных для поддержания протромбинового индекса примерно на половине нормальной величины. Частоту сердечных сокращений следует поддерживать на уровне, по возможности близком к нормальному, при помощи блокаторов β-адренергических рецепторов или сочетания их с сердечными гликозидами.
Приём препаратов группы наперстянки без β-блокаторов может привести к ухудшению состояния больного из-за увеличения степени функционального компонента сужения пути оттока левого желудочка.
Лечение сердечной недостаточности проводится соответствующими средствами. При этом необходимо иметь в виду:
- появление признаков недостаточности кровообращения по малому или большому кругу не является противопоказанием для назначения β-блокаторов
- сердечные гликозиды не противопоказаны при мерцательной аритмии, однако назначение их при локальной обструктивной кардиомиопатии противопоказано, так как они усугубляют обструкцию пути оттока;
- сердечные гликозиды в сочетании с большими дозами β-блокаторов могут оказаться причиной критического уменьшения числа сокращений сердца.
При осложнении септическим эндокардитом проводится антибактериальная и противовоспалительная терапия.
Больные обычно хорошо переносят беременность, терапия пропранололом не оказывает отрицательного влияния на сокращения сердца плода; содержание пропранолола в материнском молоке незначительно и не может отрицательно сказаться на организме новорожденного.
Предложен ряд оперативных методов лечения, устраняющих обструкцию:
- через трансаортальный доступ рассекают гипертрофированную межжелудочковую перегородку в направлении к верхушке сердца в целях прерывания циркулярно ориентированных мышечных и нервных волокон на основании сердца, чем достигается препятствие для преждевременного сокращения пути оттока левого желудочка;
- используют комбинированный доступ через аорту и левый желудочек для иссечения части межжелудочковой перегородки;
- операции резекции участка межжелудочковой перегородки в области наиболее выраженной гипертрофии доступом через правый желудочек;
- протезирование митрального клапана как средство, исключающее недостаточность митрального клапана и обструкцию пути оттока.
Приняты следующие показания к операции:
- тяжёлое состояние и отсутствие эффекта от лечения блокаторами β-адренергических рецепторов,
- значительный градиент давления между частями так называемого двухкамерного левого желудочка в покое или резко увеличивающийся градиент давления при провокациях (физическая нагрузка, приём нитроглицерина).
Высокая смертность и большое количество осложнений пока ограничивают оперативное вмешательство.
Течение и исход обструктивной локальной гипертрофической кардиомиопатии нельзя признать благоприятным, несмотря на ряд наблюдений, отмечающих длительный период стабильного состояния больных. Внезапная смерть – нередкий исход болезни, причём её наступление не связано с тяжестью течения болезни. Причина смерти – фибрилляция желудочков и острая сердечная недостаточность.
В течении болезни выявлен ряд закономерностей: между выявлением систолического шума и появлением других клинических симптомов проходит около 10 лет; больные старшей возрастной группы имеют более тяжёлую клиническую симптоматику, что предполагает прогрессирующий характер заболевания; корреляции между интенсивностью систолического шума, выраженностью обструкции и тяжестью клинической картины не выявлено.
Из числа больных, оставшихся в живых в период наблюдения, в 83% случаев состояние оставалось без изменений либо улучшалось; смерть больных обычно внезапная; связи между возрастом, определённой симптоматикой и внезапной смертью не выявлено; гипертрофическая кардиомиопатия редко завершается дилатацией сердца с развитием сердечной недостаточности.
Прогноз определяется длительностью периода стабильного состояния; чем этот период больше (при небольшом подъёме конечного диастолического давления), тем более благоприятен прогноз.
Большая медицинская энциклопедия 1979 г.
Гипертрофическая обструктивная кардиомиопатия. Современные подходы к лечению.
Гипертрофическая кардиомиопатия (ГКМП) — аутосомно-доминантное заболевание, характеризующееся гипертрофией (утолщением) стенки левого и правого желудочка. Гипертрофия чаще асимметричная, преимущественно поражается межжелудочковая перегородка.Часто (примерно в 60 % случаев) имеет место градиент систолического давления в выносящем тракте левого (редко — правого) желудочка. Заболевание вызывается мутациями генов, кодирующих синтез сократительных белков миокарда. В настоящее время критерием ГКМП считается увеличение толщины миокарда свыше или равной 1,5 см при наличии диастолической дисфункции (нарушения расслабления) левого желудочка.
Причины гипертрофической кардиомиопатии
Причины ГКМП — мутации генов, кодирующих синтез сократительных белков (тяжелых цепей миозина, тропонина Т, тропомиозина и связывающего миозин белка С). В итоге мутации нарушается расположение мышечных волокон в миокарде, что приводит к его гипертрофии. У части больных мутация проявляется в детском возрасте, но в значительном числе случаев заболевание выявляют лишь в подростковом периоде либо в возрасте 30-40 лет. Три основные мутации являются наиболее частыми: тяжелой цепи бета-миозина, связывающего миозин белка С, сердечного тропонина Т. Эти мутации выявлены более чем у половины генотипированных пациентов. Разные мутации имеют различный прогноз и могут давать отличия в клинических проявлениях.
Морфология
Морфологические признаки ГКМП — выраженная гипертрофия миокарда с интерстициальным фиброзом. Толщина межжелудочковой перегородки может достигать 40 мм. При ГКМП примерно в 35 −50 % случаев развивается так называемая обструкция кровотока в выносящем тракте левого желудочка. Выраженная гипертрофия межжелудочковой перегородки приводит к систолическому движению передней створки митрального клапана (эффект Вентури). Таким образом, создается механическое и динамическое препятствие выбросу крови из левого желудочка.25% пациентов с гипертрофической обструктивной кардиомиопатией имеют обструкцию на уровне выходного отдела левого желудочка,5–10% пациентов рефрактерны к медикаментозной терапии.
Формы заболевания
Формы обструктивной гипертрофической кардиомиопатии:
— субаортальная обструкция;
— облитерация полости левого желудочка;
— обструкция на уровне папиллярных мышц митрального клапана.
Указанные варианты относятся к обструктивной форме заболевания. Истинно необструктивная форма ГКМП соответствует градиенту обструкции меньше 30 мм рт.ст. и в покое и при провокации.
Клинические проявления зависят от:
Диастолической дисфункции ЛЖ;
Ишемии миокарда;
Степени обструкции;
Компонента обструкции (динамический, механический);
Профилактика внезапной смерти – имплантация кардиоветера-дефибриллятора.
Осложнения обструктивной гипертрофической кардиомиопатии:
Стеноз выходного отдела левого желудочка
Фибрилляция предсердий
Внезапная смерть
Митральная недостаточность
Важную роль при обструктивной гипертрофической кардиомиопатии играет первая септальная ветвь передней межжелудочковой артерии, которая кровоснабжает:
— базальную часть межжелудочковой перегородки;
— передне-верхнее разветвление левой ножки пучка Гиса;
— правую ножку пучка Гиса;
— подклапанный аппарат трикуспидального клапана;
— до 15% мышечной массы ЛЖ.
Методы лечения обструктивной гипертрофической кардиомиопатии:
— медикаментозная терапия (бета-блокаторы, мочегонные, ингибиторы АПФ);
— чрезкоронарная аблация септальной гипертрофии;
— расширенная трансаортальная миоэктомия.
Преимущества чрезкоронарной спиртовой аблации септальной гипертрофии:
— миниинвазивная методика;
— может быть выполнена у пациентов пожилого и старческого возраста с выраженной сопутствующей патологией и высоким риском операции;
— после неуспешной аблации всегда можно выполнить открытую операцию, но при этом вероятность имплантации постоянного электрокардиостимулятора более 90%.
Недостатки чрезкоронарной аблации септальной гипертрофии:
— 10-20% полная АВ-блокада;
— рефрактерные желудочковые аритмии после аблации до 48 часов (до 5% летальных исходов).
Преимущества расширенной миоэктомии:
— стойкое устранение градиента и лучший гемодинамический результат по сравнению с чрезкоронарной спиртовой аблацией;
— меньшая частота нарушений проводимости (АВ-блок, ПБПНПГ, и имплантаций постоянного электрокардистимулятора ≈ 2%);
— устранение систолического движения передней створки;
— устранение обструкции на уровне папиллярных мышц митрального клапана и средней части межжелудочковой перегородки.
Показания для расширенной миоэктомии:
— пациенты трудоспособного возраста
— выраженная обструкция
— сопутствующая патология митрального клапана, коронарных артерий, врожденные пороки
Показания для чрезкоронарной спиртовой аблации септальной гипертрофии:
— пациенты пожилого и старческого возраста с выраженной сопутствующей патологией и/или высоким риском операции.
Чрезкоронарная аблация септальной гипертрофии и расширенная миоэктомия эффективно устраняют обструкцию выходного отдела левого желудочка. У пациентов молодого и трудоспособного возраста «золотым стандартом» считается расширенная миоэктомия, но нет рандомизированных исследований, сравнивающих обе методики лечения. Недостаточное количество работ о влиянии индуцированного инфаркта межжелудочковой перегородки на систолическую функцию левого желудочка и сердечную недостаточность в отдаленные сроки.
Доклад на заседании Санкт-Петербургского Эхокардиографического клуба. «Гипертрофическая обструктивная кардиомиопатия. Современные подходы к лечению.»
Хубулава Г.Г. Шихвердиев Н.Н. Фогт П.Р. Марченко С.П.,Пухова Е.Н. Настуев Э.Х. Наумов А.Б.
heal-cardio.ru
Причины
В большинстве случаев патология является проявлением нарушений, передающихся по наследству.
Сердечная патология выражается дезориентацией клеток и миофибрилл. Однако данные черты не являются специфическими для рассматриваемого заболевания. Часто встречаются нарушения, которые заключаются в утолщении верхней части межжелудочковой перегородки при отсутствии изменений задней части левого желудочка.
Этот вариант патологии носит название ассиметричной септальной гипертрофии. Систола сопровождается утолщением перегородки, в отдельных случаях из-за быстрого тока крови наблюдается присасывание передней створки митрального клапана, из-за чего выброс еще больше уменьшается. В результате развивается гипертрофическая обструктивная кардиомиопатия.
Другим вариантом является развитие утолщения средней части перегородки, которое вызывает внутриполостной градиент на уровне сосочковых мышц. И в первом, и во втором варианте дистальный отдел может менять свою толщину – как утолщаясь, так и истончаясь. Иногда диагностируется апикальная гипертрофия, но она не оказывает воздействия на ток крови.

На фоне развития гипертрофии происходит ужесточение стенок камеры (при этом обычно страдает левый желудочек), что приводит к ухудшению диастолического наполнения. В результате этих процессов наблюдается повышение диастолического давления, растет легочное венозное давление.
В дальнейшем снижается сердечный выброс. При увеличении частоты сердечных сокращений уменьшается период наполнения, в результате чего симптомы проявляются в основном при нагрузках либо при тахиаритмиях.
Ухудшение коронарного кровотока приводит к развитию стенокардии, обморочных состояний, аритмий. Происходить это может вследствие нарушения отношения плотности капилляров к числу кардиомиоцитов либо из-за сужения просвета интрамуральных венечных артерий, вызванного гиперплазией или гипертрофией верхней или средней оболочки сосуда.
Такой дисбаланс может привести к хронической распространенной ишемии, на фоне которой погибают миоциты. В результате происходит замещение этих клеток фиброзной тканью. Таким образом, происходит дальнейшее увеличение желудочка.
В качестве осложнения возможно развитие атриовентрикулярной блокады. Течение заболевания может осложняться инфекционным эндокардитом.
Гипертрофическая кардиомиопатия у детей младшего возраста часто сочетается с обнаружением признаков застойной сердечной недостаточности.
Классификация
Патология подразделяется на кардиомиопатию правого и левого желудочка.
Гипертрофия левого желудочка может быть диагностирована как:
| Симметричная | Встречается в 30% случаев. |
| Асимметричная |
|
В зависимости от наличия градиента систолического давления в левом желудочке патология подразделяется на обструктивную и необструктивную. Симметричная форма, как правило, является необструктивной. Ассиметричная может проявляться в двух вариантах.
Также существует классификация в зависимости от степени увеличения миокарда:
| Умеренная | Утолщение составляет от 15 до 20мм. |
| Средняя | 21-25 мм. |
| Выраженная | Более 25 мм. |
По клиническому течению и симптоматике выделяют 4 стадии заболевания:
| I | Градиент давления в выходном тракте левого желудочка не превышает 25 мм рт ст, пациент не предъявляет жалоб. |
| II | Показатель увеличивается до 36 мм рт ст, симптомы проявляются во время физических нагрузок. |
| III | Рост до 44 мм рт ст, развиваются одышка и стенокардия. |
| IV | Увеличение более 80 мм рт ст, сильные нарушения гемодинамики, возможен летальный исход. |
Симптомы гипертрофической кардиомиопатии
Заболевание может длительное время протекать бессимптомно. Первое проявление может возникнуть в возрасте 25-40 лет.
В зависимости от симптомов, беспокоящих пациентов, гипертрофическая кардиомиопатия подразделяется на 9 форм:
- малосимптомная;
- вегетодистоническая;
- кардиалгическая;
- инфарктоподобная;
- аритмическая;
- декомпенсационная;
- псевдоклапанная;
- смешанная;
- молниеносная.
Такая классификация выстроена в зависимости от преобладающих симптомов, в то же время как есть и общие признаки, характерные для патологии в целом.
При необструктивной форме не происходит оттока крови из желудочка, как правило, она протекает без выраженных симптомов. Признаки заболевания, такие как одышка, аритмия могут наблюдаться во время физических нагрузок.
Характерными симптомами обструктивной формы являются:
- развитие ангинозных болей;
- сильная одышка;
- головокружения и потери сознания;
- временная артериальная гипотензия;
- сбои сердечного ритма (могут проявляться в форме пароксизмальной тахикардии, экстрасистолии, мерцательной аритмии).
В некоторых случаях вероятно развитие сердечной астмы или отека легких. Также вероятна внезапная смерть.
Диагностические мероприятия
Диагностика позволяет выявить характерные для патологии систолические шумы, учащенный пульс, смещение верхушечного толчка.
При диагностировании используются следующие инструментальные методы:
- ЭхоКг;
- электрокардиограмма;
- рентгенография;
- ФКГ;
- холтеровское исследование;
- поликардиография;
- ритмокардиография.
Эхокардиография позволяет определить гипертрофию межжелудочковой перегородки, стенок миокарда желудочка, разрастание левого предсердия, обструкцию в выходном тракте левого желудочка, диастолическую дисфункцию ЛЖ.
Проведение обычной электрокардиограммы является малоинформативным и требует дополнительного использования методов для дифференциальной диагностики. Необходимо отличать гипертрофическую кардиомиопатию от очаговых изменений в сердце, гипертонии, ишемической болезни сердца, других патологий, отягощенных гипертрофией ЛЖ.
Чтобы оценить степень проявления патологии могут применяться нагрузочные тесты (например, велоэргометрия).
Холтеровское мониторирование позволяет выявить и зафиксировать пароксизмальные эпизоды желудочковой экстрасистолии, тахикардии, мерцательной аритмии, трепетания предсердий. При этом определяется систолический шум на фоне сохранности амплитуды I и II тонов.

Графически это отображается двухвершинной кривой каротидного пульса, сочетающейся с дополнительной волной на подъеме.
МРТ применяется для уточнения степени обструкции и изменения структур миокарда, обнаружения фиброзных образований, разрастание которых повышает вероятность внезапной смерти.
Рентгенография позволяет выявить изменения контуров миокарда (разрастание левых отделов, утолщение восходящей части аорты и т.д.) уже на стадии сильно развившегося заболевания.
В качестве дополнительных диагностических методов могут использоваться:
- зондирование левых отделов миокарда;
- вентрикулография;
- коронарография;
- МРТ;
- позитронно-эмиссионная томография.
Лечение
При гипертрофической кардиомиопатии, в особенности, когда она протекает в обструктивной форме, противопоказаны физические нагрузки, так как они могут привести к аритмии, обморокам, росту градиента давления “ЛЖ — аорта”.
При незначительных симптомах лечение проводится при помощи бета-адреноблокаторов, блокаторов кальциевых каналов. К числу бета-адреноблокаторов относятся:
- пропранолол;
- атенолол;
- метопролол.
В качестве блокатора кальциевых каналов применяется верапамил.
Эти препараты нормализуют частоту сердечных сокращений, удлиняют диастолу, стабилизируют наполнение левого желудочка и понижают давление наполнения.
Так как существует высокая вероятность развития тромбоэмболий, пациент нуждается в назначении антикоагулянтов. Пациенты с сердечной недостаточностью должны принимать диуретические препараты, ингибиторы АПФ. При выявлении ритмических нарушений показан прием антиаритмиков. К ним относятся: кордарон, амиодарон, ритмилен.
Обструктивная форма гипертрофической кардиомиопатии предполагает обязательную профилактику развития инфекционного эндокардита. Это рекомендовано из-за того, что вследствие систематической травматизации на передней створке митрального клапана могут появиться вегетации.
В случаях, когда фиксируется градиент давления между левым желудочком и аортой, превышающий 50 мм рт. ст, назначается хирургическое вмешательство.
Вариантами в такой ситуации могут быть:
- септальная миотомия;
- миоэктомия.
При наличии структурных изменений, вызывающих значительный отток из левого желудочка в левое предсердие применяется протезирование митрального клапана.
Чтобы уменьшить обструкцию выходного тракта левого желудочка назначается имплантация двухкамерного кардиостимулятора, при обнаружении желудочковых нарушений ритма необходима установка кардиовертер-дефибриллятора.
serdce.hvatit-bolet.ru
Причины
Данная патология относится к заболеваниям неуточненной природы.
Установлено, что примерно в половине случаев болезнь имеет генетическое происхождение и наследуется по аутосомно-доминантному типу. Именно по этой причине гипертрофическую кардиомиопатию относят к семейной болезни, хотя могут быть и исключения из правил в виде спорадических форм. По утверждению специалистов, главной причиной развития патологии являются генные аномалии, заключающиеся в нарушении кодировки синтеза сократительных белков миокарда.
Что касается случайных форм данной патологии, то их вызывают непредвиденные мутации генов, спровоцированные вредными внешними факторами.
Доказано, что на формирование гипертрофической кардиомиопатии влияет и состояние нервной, эндокринной систем: нарушения функции поджелудочной, щитовидной желез; сбои в синтезе соматотропного гормона, катехоламинов и др.
В развитии патологии главную роль играет компенсаторное увеличение мышечной ткани сердца. Пусковым механизмом данной патологии могут быть два фактора: сбой диастолической функции миокарда либо же препятствие выходу крови из левого желудочка. При диастолической дисфункции во время диастолы в желудочки поступает патологически маленькое количество крови, что обусловлено ухудшенной растяжимостью миокарда.
При обструкции выхода из левого желудочка утолщается МЖП; кроме того, нарушается функция передней створки митрального клапана. Вследствие этих отклонений формируется перепад давления между левожелудочковой полостью и начальным отделом аорты. Таким образом, повышается левожелудочковое диастолическое давление и возникает компенсаторная гиперфункция желудочковой стенки. В дальнейшем это приводит к патологическому увеличению левого предсердия, а затем — к легочной гипертензии.
Возможно параллельное развитие такой патологии, как ишемия миокарда. Нарушение кровоснабжения сердечной мышцы обусловлено понижением резерва коронарных артерий, возросшей кислородной потребностью, периодическим сдавливанием при систоле артерий, проходящих в толще миокарда.
К макроскопическим показателям гипертрофической кардиомиопатии относят увеличенную толщину левожелудочковых стенок, гипертрофию МЖП, расширение левого предсердия. Среди микроскопических признаков стоит выделить хаотичное расположение кардиомиоцитов (мышечных клеток сердца), аномальное строение венечных артерий, фиброзные ткани на месте мышечных.

Классификация
В зависимости от локализации патологического очага гипертрофическая кардиомиопатия подразделяется на левожелудочковую и правожелудочковую. В то же время левожелудочковая гипертрофия может быть асимметричной или же симметричной (ее еще называют концентрической). Часто кардиологи диагностируют асимметричную гипертрофию, при которой поражаются отдельные участки сердца. В трети клинических случаев диагностируют симметричную гипертрофию, которая характеризуется наличием равномерно утолщенных стенок сердца. При этом типе патологии увеличивается общая масса сердца, достигая иногда 800 и даже 1000 грамм.
Кардиомиопатия бывает:
- обструктивной;
- необструктивной.
Симметричная форма заболевания в основном протекает по обструктивному варианту. Что касается асимметричной гипертрофии, то она бывает и обструктивной, и необструктивной.
Асимметричную гипертрофию МЖП иначе называют идиопатическим гипертрофическим субаортальным стенозом. А вот утолщение средины межжелудочковой перегородки могут именовать мезовентрикулярной обструкцией. Во многих случаях верхушечное левожелудочковое увеличение относится к необструктивному типу.
Патологическое утолщение стенок сердца может быть:
- умеренным — около 20 мм;
- средним — до 25 мм;
- выраженным — превышает отметку в 25 мм.
Кроме того, традиционная медицина выделяет 4 стадии развития данной патологии. При определении конкретной стадии ориентируются на давление в левожелудочковом выходном тракте (ВТЛЖ). Конкретные показатели выглядят так:
- 1 ст. — давление не превышает отметку в 25 мм ртутного столба; пациенты жалоб не предъявляют.
- 2 ст. — давление повышается до отметки в 36 мм ртутного столба; человек начинает ощущать дискомфорт при физических нагрузках.
- 3 — давление достигает отметки в 44 мм ртутного столба; появляется одышка, а также стенокардия.
- 4 ст. — давление превышает 80 мм ртутного столба; человек страдает от гемодинамических нарушений; повышена вероятность внезапной смерти.
Чтобы вовремя выявить гипертрофическую кардиомиопатию, нужно досконально знать ее симптоматику.
Клинические симптомы
На протяжении длительного периода гипертрофическая кардиомиопатия протекает бессимптомно. В зависимости от преобладания выраженных симптомов выделяют 9 типов патологии:
- кардиалгическую;
- вегетодистоническую;
- малосимптомную;
- инфарктоподобную и др.
Что касается необструктивной формы гипертрофической кардиомиопатии, то она чаще всего развивается и протекает по малосимптомному типу. Лишь при физической нагрузке может возникать одышка, аритмичный пульс, сердечные перебои.
Обструктивная форма патологии, напротив, сопровождается ярко выраженной симптоматикой. К типичным ее признакам относят периодические ангинозные боли (присутствуют в 70 % случаев), выраженную одышку (встречается в 90 % случаев), головокружения, утомляемость, чувство сердцебиения, а также частые обмороки.
Кроме того, возможно развитие преходящей артериальной гипотензии; во многих случаях человек страдает аритмией. Вероятно появление приступов сердечной астмы и развитие отека легких. К сожалению, болезнь нередко протекает скрыто, и первым показателем ее наличия сразу становится внезапная смерть.
Осложнениями гипертрофической кардиомиопатии могут стать атеросклероз коронарных сосудов и инфекционный эндокардит, поражающий митральный или аортальный клапаны.
Особенности диагностики

Медицинское обследование человека с подозрением на гипертрофическую кардиомиопатию включает выявление систолических шумов, ускоренного пульса, смещения верхушечного толчка. В диагностике могут использоваться инструментальные методики: ЭхоКГ, ЭКГ, ФКГ, МРТ, поликардиография, холтеровское мониторирование, рентгенография грудной клетки.
ЭхоКГ помогает обнаруживать расширение межжелудочковой перегородки (МЖП), желудочковых стенок. Кроме того, с ее помощью выявляют патологическое разрастание левого предсердия, непроходимость ВТЛЖ, диастолическую левожелудочковую дисфункцию.
Благодаря суточному отслеживанию ЭКГ можно регистрировать пароксизмальные эпизоды таких отклонений, как желудочковая экстрасистолия и тахикардия.
Фонокардиограмма позволяет выявлять систолический шум любой степени выраженности.
Посредством рентгенологического исследования можно обнаружить развитие различных изменений сердечных контуров: разрастание левых сердечных отделов, патологическое утолщение восходящей области аорты. Все указанные изменения выявляются при развернутой клинической картине заболевания.
Еще более информативным диагностическим методом при гипертрофической кардиомиопатии является магнитно-резонансная томография (МРТ), которая позволяет визуализировать состояние клапанов сердца, венечных и других сосудов.
Чтобы получить более точные данные о состоянии сердечных сосудов, назначают коронарографию. Кроме того, может потребоваться зондирование левых сердечных отделов либо сканирование сердца при помощи радиоизотопа таллия.
Лечение
В отношении гипертрофической кардиомиопатии не разработано специфического терапевтического лечения. Применяется симптоматическая терапия, т. е. выбор лечебной тактики зависит от стадии заболевания и характера его протекания.
Основными терапевтическими мероприятиями являются:
- Ограничение физических нагрузок и полный отказ от занятий спортом: это предотвращает возникновение обморочных состояний и эпизодов аритмии. Допускается лишь малый физический труд для поддержания мышечного тонуса.
- Использование В-адреноблокаторов либо антагонистов кальция для контроля частоты и ритма сердечных сокращений, а также для регуляции АД. Дозировка прописывается индивидуально. Пациенту потребуется принимать эти медикаменты при гипертрофической кардиомиопатии до конца жизни.
- Применение антиаритмических средств (Кордарона, Ритмилена) имеет место при развитии серьезных ритмических отклонениях.
- Назначение антикоагулянтов в связи с высоким риском развития тромбоэмболии.
- Использование ингибиторов АПФ, диуретиков в случае развития сердечной недостаточности.
- Профилактика инфекционного эндокардита — санация очагов инфекции, курсы антибиотикотерапии.
Оперативное вмешательство. К нему прибегают, если медикаментозная терапия гипертрофической кардиомиопатии оказывается безрезультатной. Как правило, операции проводят людям с патологией, достигшей 3 или 4 стадии развития. Очень часто хирургическое лечение предусмотрено при наличии асимметричной гипертрофии межжелудочковой перегородки с давлением около 50 мм рт. ст.
- Миотомия, или миоэктомия — иссечение разросшейся мышечной ткани из перегородки между левым желудочком и левым предсердием.
- Протезирование митрального клапана при наличии значительной регургитации.
Электрокардиостимуляция является распространенной альтернативой операции. Она меняет порядок сокращения желудочков: сначала возбуждение затрагивает верхушку и лишь потом межжелудочковую перегородку. Такая процедура приводит к уменьшению сократимости перегородки.
Все указанные лечебные методы используются только в том случае, если пациент страдает от ярко выраженных симптомов гипертрофической кардиомиопатии или присутствует повышенный риск внезапной смерти.
Прогноз для пациента
Средняя продолжительность жизни при наличии гипертрофической кардиомиопатии составляет 17 лет. Прогноз зависит от времени выявления патологии, ее развития и эффективности лечения. Если гипертрофическая кардиомиопатия развилась до последней степени, человек сможет прожить максимум 4 года. Если же ее выявили на раннем этапе и приняли соответствующие меры, то у пациента есть шанс вести полноценную жизнь и дожить до старости.
Выше упоминалось, что у данной патологии достаточно высокий процент смертности. Чтобы не пополнить статистику летальных исходов гипертрофической кардиомиопатии, рекомендуется регулярно проходить медицинское обследование. При обнаружении тревожных симптомов сразу же нужно приступать к лечению под контролем опытного кардиолога.
asosudy.ru
