Брадикардия что
 Причины брадикардии
Причины брадикардии
Симптомы и диагностика
Лечение
Образ жизни
Осложнения и прогноз
Залогом хорошего кровоснабжения внутренних органов являются правильные, ритмичные сердечные сокращения с частотой не менее 60 и не более 90 ударов в минуту. Данные характеристики сердечного ритма поддерживаются сбалансированным влиянием вегетативной нервной системы на сократительную активность сердечной мышцы. Непосредственно сокращение миокарда зависит от скорости проведения электрического импульса по проводящей системе сердца – чем быстрее проводятся импульсы, тем чаще бьется сердце, и наоборот. Путь проведения импульса в норме следует в одном направлении — от синусового узла в предсердии к предсердно – желудочковому (атриовентрикулярному) узлу, далее по пучку Гиса между желудочками к волокнам Пуркинье в стенках желудочков.
Иногда в организме в результате каких-либо заболеваний появляются нарушения равновесия между влиянием симпатического и парасимпатического отделов вегетативной нервной системы, или в сердечных тканях развиваются процессы, мешающие нормальному возникновению и распространению импульса. Это может привести к тому, что импульсы возникают чаще или реже, иногда не в тех участках проводящей системы, проводятся в обратном направлении или не проводятся через заблокированный рубцом, к примеру, участок вообще. Такие состояния называются нарушениями ритма и проводимости, и одним из них является брадикардия.
Брадикардия – это симптом, сопровождающий многие кардиологические и некоторые внесердечные заболевания и характеризующийся уменьшением частоты сокращений сердца менее 60 в минуту. Может встречаться как при заболеваниях (патологическая брадикардия), так и на фоне полного здоровья (физиологическая). Опасность патологической брадикардии в том, что при сокращении сердца с частотой менее 40 в минуту нарушается кровоснабжение головного мозга и других органов, что может привести к летальному исходу.
В зависимости от того, какой участок проводящей системы поражен и мешает нормальному проведению импульса, выделяют:
1. Синусовая брадикардия возникает при нарушении образования импульса в синусовом узле (синдром слабости синусового узла)
2. Брадикардия при блокадах сердца.
— при синоатриальной блокаде
— при внутрипредсердной блокаде
— при атриовентрикулярной блокаде
— при блокаде пучка Гиса
По степени выраженности различают следующие виды брадикардии:
— легкой степени выраженности (ЧСС 50 – 60 в мин)
— умеренно выраженную (40 -50 в мин)
— выраженную брадикардию (менее 40 ударов в минуту)
Причины брадикардии
У здоровых людей часто регистрируется физиологическая брадикардия. Например, замедление ритма во время сна до 30 – 40 в минуту считается нормальным явлением, и обусловлено не только превалирующим влиянием блуждающего нерва на внутренние органы в ночное время, но и возникновением атриовентрикулярной блокады 1 ст. Это часто наблюдается у детей, подростков и взрослых до 40 лет.
Другим видом физиологической брадикардии является дыхательная (синусовая) аритмия, характеризующаяся увеличением частоты сокращений сердца на вдохе и замедлением на выдохе. Обусловлено это нормальными колебаниями давления в грудной клетке во время вдоха и выдоха, а также особенностями продвижения крови по камерам сердца, сопряженными с фазами дыхания.
Также функциональное замедление ритма встречается у спортсменов и лиц с хорошо тренированной мускулатурой. У обычного человека при нагрузке возрастает потребность в потреблении кислорода тканями организма, для этого сердце должно сокращаться чаще, чем обычно, то есть развивается тахикардия. У спортсмена же натренированы не только скелетные, но и сердечная мышцы, что позволяет сердцу без усилий обеспечивать организм кислородом.
При отсутствии каких-либо заболеваний перечисленные виды брадикардии значимого клинического значения не имеют. Но, как и другие нарушения ритма, брадикардия может развиться не только у здоровых людей, но и в случаях нарушения рефлекторного влияния на сердце со стороны нервной системы или других органов, либо при непосредственном органическом поражении сердечной ткани.
Основные заболевания, способные вызывать брадикардию:
1. Кардиологические заболевания
— инфаркт миокарда в острой стадии и в стадии рубцеванием (кардиосклероз)
— хроническая сердечная недостаточность
— ревматическое поражение сердца
— миокардиты
— бактериальный эндокардит
— артериальная гипертония
— пороки сердца
— атеросклероз аорты и коронарных артерий
— кардиомиопатии
— травмы сердца
2. Заболевания нервной системы
— травмы и опухоли головного мозга
— повышенное внутричерепное давление
— нарушения мозгового кровообращения
— невротические состояния
3. Эндокринные заболевания
— гипотиреоз – недостаточность функции щитовидной железы
— недостаточность функции надпочечников (болезнь Адиссона)
4. Заболевания внутренних органов
— терминальная стадия почечной и печеночной недостаточности
— язвенная болезнь желудка и 12-типерстной кишки
— гастрит
5.
редозировка лекарственных препаратов
— бета – адреноблокаторов (бисопролол, карведилол и др)
— антиаритмические препараты
— блокаторов кальциевых каналов (верапамил, дилтиазем)
— сердечных гликозидов (дигоксин, коргликон)
6. Патологические процессы в организме
— хроническое злоупотребление алкоголем
— инфекционные заболевания (брюшной тиф, гепатит, менингококковая инфекция)
— нарушения электролитного состава вследствие обезвоживания, лихорадки (нарушения баланса калия, кальция и натрия в крови)
— шок различного происхождения (кардиогенный, аритмогенный, травматический, и др)
Клинические симптомы брадикардии
Как правило, физиологическую и легкую брадикардию пациенты не ощущают субъективно. Симптомы патологической брадикардии определяются основным заболеванием, вызвавшим замедление сердечного ритма. Со стороны сердца отмечаются жалобы на боли в груди, одышку, отечность конечностей. Возникают сонливость, быстрая утомляемость, шум в ушах, постоянные головокружения, бледность кожных покровов.
Если ЧСС составляет 50 ударов в минуту и меньше, пациента могут беспокоить приступы потери сознания. Это очень опасные ситуации, называемые приступами Морганьи – Эдемса – Стокса (приступы МЭС). Обусловлены острой гипоксией головного мозга, так как сердечный выброс артериальной крови не может адекватно обеспечить клетки мозга кислородом.
циент на фоне полного благополучия или предшествующего субъективного дискомфорта бледнеет, теряет сознание и падает. Потеря сознания может сопровождаться судорогами вследствие преходящей ишемии мозга, но, в отличие от эпилепсии, перед приступом МЭС не бывает ауры, характерной для эпилептического приступа. Потеря сознания при брадикардии длится не более 1 – 2 минут, после чего пациент приходит в себя, а кожа розовеет. Приступы могут возникать с разной частотой – от одного за всю жизнь до нескольких в течение дня. Если у пациента хоть раз развился эпизод потери сознания, сопровождающийся брадикардией по ЭКГ, ему следует обязательно пройти необходимое исследование и лечение, назначенные врачом.
Диагностика заболевания
Брадикардию, которая не проявляется клинически, выявляют, как правило, при прохождении плановой ЭКГ.
При наличии характерных жалоб диагноз брадикардии можно заподозрить еще при опросе и осмотре пациента, а для уточнения ее вида и причины, вызвавшей замедление ритма, назначают следующие методы диагностики:
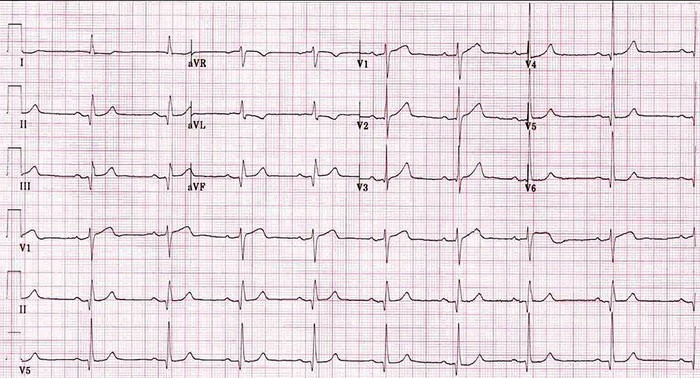
1. ЭКГ. Признаки брадикардии на ЭКГ – уменьшение частоты сердечных сокращений менее 60 в минуту, сочетающееся с синдромом слабости синусового узла или нарушениями проводимости (блокадами).
Синусовая брадикардия – ЧСС 40 – 60 в минуту, ритм синусовый, правильный.

Синдром слабости синусового узла, изображенный на рисунке – стойкая синусовая брадикардия, синоатриальная блокада, на фоне редкого ритма приступы мерцания предсердий или эктопической тахикардии
Признаки брадикардии могут сочетаться с ишемией миокарда, гипертрофией предсердий или желудочков.
2. Суточное мониторирование ЭКГ обязательно должно быть назначено пациенту с жалобами на перебои в сердце, вне зависимости от того, были ли зарегистрированы эпизоды брадикардии на однократной ЭКГ или не были. Позволяет оценить наличие брадикардии на протяжении суток, а также установить их связь с физическими нагрузками и бытовой активностью пациента.
3. УЗИ сердца позволяет оценить сократительную функцию миокарда и выявить структурные изменения сердечных тканей, вызвавших нарушения ритма.
4. Пробы с физической нагрузкой позволяют выявить адаптационные возможности организма применительно к физической нагрузке. Используются тредмил тест или велоэргометрия.
5. ЭФИ – чаще назначается чрезпищеводное электрофизиологическое исследование сердца, чем эндокардиальное. Позволяет спровоцировать брадикардию, если ее не удалось зарегистрировать с помощью ЭКГ и суточного мониторирования, а пациент предъявляет специфические жалобы.
6. Коронарография назначается для подтверждения или исключения коронарогенной природы возникновения аритмий. Позволяет визуализировать коронарные артерии и оценить их проходимость или степень поражения атеросклерозом.
7. МРТ сердца может быть назначен по показаниям для выявления органического поражения сердца и уточнения его локализации.
Лечение брадикардии
Терапия при бессимптомных формах брадикардии и при отсутствии основного заболевания не показана.
При умеренной и выраженной брадикардии, сопровождающейся клиническими проявлениями, а тем более приступами МЭС, назначается лечение основного заболевания. При успешном устранении причинного фактора брадикардия исчезает.
Неотложная помощь при приступе брадикардии, сопровождающейся проявлениями заболевания (головокружение, общая слабость, сонливость, предобморочное состояние) — пациент может принять под язык половину или целую таблетку изадрина 0.005, или одну четвертую или половину таблетки теофедрина.
Неотложная помощь при приступе МЭС заключается в следующем:
— уложить пациента с приподнятыми ногами, чтобы обеспечить приток крови к мозгу и к сердцу
— измерить артериальное давление и подсчитать пульс на сонной (на шее) или лучевой (на запястье) артерии
— немедленно вызвать скорую медицинскую помощь
— при отсутствии сознания более двух минут, сопровождающемся отсутствием сердцебиения и дыхания, начинать сердечно – легочную реанимацию по схеме 15 нажатий на грудину через два вдувания воздуха в легкие методом рот в рот до появления самостоятельного дыхания или приезда реанимационной бригады, но не более, чем в течение 30 минут
Врач скорой помощи будет проводить следующие мероприятия:
— временная электрокардиостимуляция при помощи дефибриллятора
— атропин 0.1% — 1 мл внутривенно струйно (до 4 мл за сутки)
— дофамин 200 мг на 200 мл физраствора внутривенно капельно
— адреналин 1% — 1 мл на 200 мл физраствора внутривенно капельно
— эуфиллин 2.4% — 5 – 10 мл внутривенно струйно
— преднизолон 50 мг внутривенно струйно
В случае легкой или умеренной брадикардии, не сопровождающейся признаками инфаркта, инсульта, острой сердечной недостаточности, пациент после купирования приступа брадикардии может быть оставлен в домашних условиях под наблюдение участкового врача из поликлиники.
Выраженная брадикардия, особенно сопровождающаяся приступом МЭС, признаками инфаркта, отека легких или других надвигающихся осложнений, является показанием к госпитализации в стационар аритмологии или кардиологии.
При отсутствии эффекта от лечения основного заболевания, при наличии атриовентрикулярной блокады 2 – 3 степени, полной блокады пучка Гиса, особенно на фоне острого инфаркта миокарда, а также при сочетании с желудочковыми тахиаритмиями (частая желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия) , пациенту может быть показана имплантация электрокардиостимулятора по показаниям, определяемым аритмологом и кардиохирургом.

На рисунке изображен искусственный кардиостимулятор, вшитый под кожу выше груди с проведенными в сердце электродами.
Образ жизни с брадикардией
Легкая и умеренная брадикардия не требует кардинального изменения привычных физических нагрузок или повседневной активности. Достаточно соблюдать принципы здорового образа жизни, основы рационального питания и выработать адекватный режим труда и отдыха.
При выраженной брадикардии с приступами МЭС пациент должен избегать чрезмерных психотравмирующих ситуаций, значимых физических нагрузок.
Обеим категориям пациентов полезно узнать, что при брадикардии желательно употреблять в пищу такие продукты, как грецкие орехи, смесь меда, лимона и чеснока, а также отвар тысячелистника, так как эти продукты благотворно влияют на сократительную способность сердечной мышцы. Всем лицам с заболеваниями сердечно – сосудистой системы нужно избавиться от вредных привычек, соблюдать диету с потреблением низкокалорийных продуктов и чаще отдыхать на свежем воздухе.
Если брадикардия развивается у беременной женщины, способность выносить ребенка зависит от основного заболевания. Как правило, легкая и умеренная брадикардия не влияет на снабжение кислородом плода. Если будущая мама принимает какие- то лекарства, она должна согласовать возможность их приема с лечащим акушером.
Осложнения брадикардии
Физиологическая, легкая и умеренная брадикардия, как правило, к осложнениям не приводят.
Основным осложнением выраженной брадикардии и приступов МЭС, являются асистолия (остановка сердца) и клиническая смерть вследствие ишемии головного мозга. Кроме этого, велика вероятность развития тромбоэмболических осложнений – тромбоэмболии легочных артерий, ишемического инсульта или инфаркта миокарда. Вследствие нарушения проведения импульса при брадикардии может развиться частая желудочковая экстрасистолия или пароксизмальная желудочковая тахикардия, что чревато возникновением фибрилляции желудочков и летальным исходом.
Прогноз
Прогноз для физиологической и легкой форм брадикардии благоприятный. Если пациент страдает заболеванием, приведшем к развитию умеренной и выраженной брадикардии, то прогноз определяется стадией кардиологического заболевания или характером внесердечного заболевания, явившегося причиной брадикардии. Например, если у пациента гипотиреоз, но при этом с помощью гормонозаместительной терапии в организме поддерживается адекватный уровень гормонов щитовидной железы, то прогноз со стороны сердца благоприятный. Если же причиной явилась хроническая сердечная недостаточность в терминальной (конечной) стадии, то прогноз окажется неблагоприятным, тем более, что вряд ли такой пациент будет подвержен вмешательству по установке кардиостимулятора в силу общего истощения организма и наличия противопоказаний для операции.
Врач терапевт Сазыкина О.Ю.
www.medicalj.ru
Классификация и виды брадикардии
Заболевание делится на разные виды по нескольким признакам. В соответствии с характером механизма развития брадикардия бывает синусовой, когда заболевание обусловлено малой активностью синусового узла, и несинусовой, когда электрические импульсы блокируются между узлами сердца. Для страдающего брадикардией не важно, какой механизм развития вызывает его болезнь. Проявление обоих видов практически одинаковы. Эта классификация имеет значение только для лечащего врача, которому необходимо подобрать подходящее лечение.
Причины, которые влияют на провоцирование замедления работы сердца, позволяют разделить брадикардию на три больших группы:
- Фармакологическую (медикаментозную), которая вызвана приемом некоторых таблеток или препаратов.
- Патологическую. В этом случае болезнь развивается из-за какого-то отклонения в работе организма.
- Физиологическую, когда замедленная работа сердца не вызывает неприятностей. Человек при таком ритме чувствует себя отлично.

В соответствии с количеством ударов сердца, брадикардия подразделяется на:
- Легкую, когда частота сердечных сокращений (ЧСС) составляет от 50 до 60 биений.
- Умеренную, если сердце работает с частотой 40-50 ударов.
- Выраженную, когда ЧСС составляет меньше 40 биений.
При легкой и умеренной степени брадикардии сердце сокращается и выталкивает кровь с нормальной силой. Нарушений кровообращения не наблюдается. Если брадикардия выраженная, то происходят разные нарушения нормального кровотока. Особенно страдают внутричерепные артерии. Нарушения в циркуляции крови вызывает бледность слизистых оболочек и кожного покрова. В таких условиях возникает потеря сознания, появляются судороги.
Причины возникновения брадикардии сердца
Негативные перемены в работе сердца, ведущие к нарушению поступления электрического импульса из синусового узла (который заставляет орган сокращаться), становятся причинами брадикардии. Иногда сбои наблюдаются и в самом узле, что становится причиной этого заболевания, а также тахикардии или мерцательной аритмии. Причинами таких неприятностей могут быть различные факторы, которые способствуют изменению работы сердечной мышцы.
Причины появления у взрослых
Брадикардия возникает вследствие неправильной работы сердца или других органов. Если говорить о кардиальном виде заболевания, то его причинами часто становятся:
- перенесенный инфаркт;
- кардиосклероз;
- ишемическая болезнь сердца;
- воспаления наружного или мышечного слоя сердца;
- изменения, связанные с возрастом.
Причинами экстракардиальной брадикардии в настоящее время становятся:
- недостаток функций щитовидки;
- высокое внутричерепное давление;
- ушиб или отек головного мозга;
- кровоизлияния мозга;
- инфекции;
- менингит;
- уремия;
- высокое содержание кальция в крови;
- повышенное давление;
- язва желудка, двенадцатиперстной кишки;
- пониженная температура тела;
- голодание;
- почечная колика;
- синдром Меньера;
- введение в организм медицинской трубки;
- отравления.
Брадикардия у детей
Норма ЧСС для детей намного выше, чем у взрослого. В зависимости от возраста ребенка, существуют следующие нормы частоты сокращений:
- груднички (от рождения до года) – 100 и более ударов в минуту.
- дети от 1 до 6 лет – 70-80 биений сердца.
- ребята старше 6 лет – 60-70 ударов в минуту.

Если показатели ниже – у ребенка есть брадикардия. Причинами ее в таком возрасте становятся заболевания, ведущие к снижению активности сердца, физические нагрузки, тяжелая работа, прием медикаментов или физиологические особенности. Пока ребенок чувствует себя хорошо, скорее всего, брадикардия является одним из вариантов нормы. Если же его тревожит повышенная утомляемость, отдышка, повышенная холодная потливость, слабость, боль в груди, обмороки – причину нужно искать в более серьезных заболеваниях.
Брадикардия в детском возрасте намного опаснее, чем ее проявление у взрослого человека. Связано это с тем, что организм ребенка еще не развил адаптивные механизмы. Они еще не способны перераспределить кровь так, чтобы все органы и ткани были ней полноценно обеспечены. Брадикардия у детей опасна тем, что вызывает внезапные обмороки, истощение организма, иногда даже смерть. В силу этих обстоятельств, заболевание в раннем возрасте нельзя игнорировать, оно требует незамедлительного лечения у кардиолога.
Во время беременности

Ели женщина не страдала брадикардией до беременности, то вероятность того, что она станет развиваться во время вынашивания плода, крайне мала. В таком положении брадикардия иногда проявляется в 2 видах – физиологическая и патологическая. В первом случае отклонение ритма биения сердца от нормы вызвано активным образом жизни будущей мамы до беременности. Этот вид не представляет особой опасности для женщины и ребенка, которого она вынашивает.
Патологическая брадикардия вызывается такими состояниями, как заболевания щитовидной железы, сердечно-сосудистой системы, печени, почек, нарушения центральной нервной системы. В этом случае женщина должна получать лечение, связанное с устранением причин, которые вызывают замедление сердечного ритма. Такой вид брадикардии опасен для будущей матери и ее плода.
У спортсменов

Брадикардия у людей, которые привыкли к тяжелым физическим нагрузкам и тренировкам, является физиологической. Она не несет опасности для жизни человека. Проявление заболевания связано с тем, что во время нагрузок сердце работает на полную мощь. Только так оно обеспечит ткани и органы кислородом и питательными веществами. Если нагрузки происходят регулярно, сердце привыкает к сильному выталкиванию крови. За один удар сердце прокачивает больше нормы, что делает ритм более редким.
Брадикардия плода
Сейчас с помощью кардиотокографии (КТГ) врачи могут следить за частотой сердечных сокращений ребенка внутриутробно. Нормальным сердечным ритмом для плода является частота выше 110 ударов. Если ритм ниже, это говорит о брадикардии. Заболевание является признаком внутриутробной гипоксии, нарушения кровообращения мозга или других отклонений плода. Причину развития брадикардии у плода устанавливают с помощью дополнительных обследований и анализов. До 22 недели ЧСС не носит информативный характер. На этих сроках важно только, есть ли сердцебиение или нет.
Основные симптомы и признаки заболевания
Легкая или умеренная брадикардия в основном не нарушает кровообращение и не способствует возникновению определенной симптоматики заболевания. Явные проявления возникают при частоте сердечного ритма ниже 40 ударов или при наличии органических поражений органа. Распознают выраженную брадикардию, благодаря следующим симптомам:
- головокружению;
- слабости;
- обморокам и полуобморочному состоянию;
- повышенной утомляемости;
- боли в груди;
- затруднению дыхания;
- нарушению концентрации внимания, памяти;
- резкой перемене АД;
- кратковременным проблемам со зрением;
- случаям спутанного мышления;
- гипоксии;
- синдрому Морганьи-Эдемса-Стока. Проявление этого симптома требует незамедлительного лечения. Игнорировать синдром нельзя, в некоторых случаях он приводит к остановке дыхания.
Первая помощь при брадикардии в домашних условиях

При возникновении у человека определенных симптомов брадикардии (к примеру, усталости, головокружения, слабости, обмороков) первым делом возникает вопрос, как лечить брадикардию в домашних условиях. Вначале нужно подсчитать ЧСС. Для этих целей используют тонометр. Если показатель ниже 40 ударов и нет заболеваний, которые могли бы стать причиной брадикардии, необходимо знать, как повысить пульс дома:
- Заварить крепкий чай или кофе. Кофеин способен за короткое время улучшить состояние и увеличить ритм сердца. Если человек сталкивается с этой проблемой часто, нужно приобрести в аптеке настойку женьшеня или красавки и добавлять ее в чай/кофе из расчета 15 капель на 1 стакан.
- Организовать физическую активность. Пробежка, ходьба по лестнице, зарядка помогут увеличить ЧСС.
- Принять теплую ванную.
- Использовать лекарства. Хорошо и быстро помогают капли Зеленина.
Что делать и как лечить брадикардию сердца
 Если брадикардия не проявляется никакими симптомами, лечить ее не обязательно. Задумываться о терапии следует, если есть низкое давление, обмороки, желудочковая аритмия, сердечная недостаточность. В такой ситуации лечение назначается в зависимости от причин возникновения брадикардии. Если патологии имеют интракардиальный (внутрисердечный) характер, оптимальным решением станет установка кардиостимулятора. При экстракардиальных отклонениях лечить нужно заболевание, которое провоцирует сокращение частоты сердечного ритма.
Если брадикардия не проявляется никакими симптомами, лечить ее не обязательно. Задумываться о терапии следует, если есть низкое давление, обмороки, желудочковая аритмия, сердечная недостаточность. В такой ситуации лечение назначается в зависимости от причин возникновения брадикардии. Если патологии имеют интракардиальный (внутрисердечный) характер, оптимальным решением станет установка кардиостимулятора. При экстракардиальных отклонениях лечить нужно заболевание, которое провоцирует сокращение частоты сердечного ритма.
Медикаментозное лечение
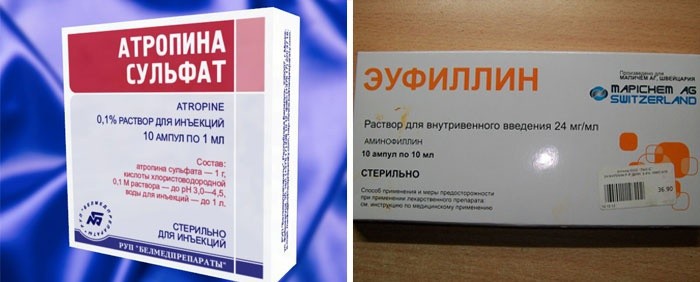
Помимо устранения патологий, которые вызывают урежение ЧСС, прибегают к помощи лекарственных препаратов. Невзирая на то, что медикаменты временно увеличивают ритм, для полноценного лечения одних лекарств недостаточно. В качестве экстренных мер применяют следующие препараты:
- Атропин (внутривенно или подкожно);
- Изадрин/изопреналин (внутривенно);
- Эуфиллин (внутривенно).
Изменение режима питания
При брадикардии нужно пересмотреть свое питание. Для начала подойдет диета, которая ограничивает потребление жира. Уделить внимание нужно калорийности продуктов. В рационе больного должны быть такие продукты, как нежирное мясо, твердые сорта сыра, творог, морепродукты, каши. Соблюдать строгую диету не обязательно, но стоит придерживаться правильного питания. Это снизит нагрузку на сердце.
Народные средства
Рецепты нетрадиционной медицины станут хорошим дополнением к комплексному лечению брадикардии. Не стоит лечить заболевание исключительно народными методами, вместе с лекарственной терапией добиться результата проще и быстрее. Из самых известных нетрадиционных рецептов выделяют:
- настойку молодых сосновых верхушек;
- грецкие орехи;
- смесь, приготовленную на основе меда, лимона, чеснока;
- отвар тысячелистника.
Узнайте подробнее о том, что за болезнь брадикардия сердца.
Отзывы
Николай, 38 лет: Как-то была ситуация, когда знакомый потерял сознание, пульс плохо прощупывался. Хорошо, что сразу среагировали, сделали непрямой массаж сердца и отправили его на скорой в больницу. Сейчас с ним все нормально, но что бы произошло, если мы не смогли оказать первую помощь вовремя…
Вероника, 25 лет: Помню, во время беременности меня удивило быстрое сокращение сердца в 115 ударов. Но мой врач рассказала мне, что это нормальный ритм, и беспокоиться не о чем. Хуже было, если бы сердечко билось меньше 110 ударов в минуту.
Ольга, 43 года: Несколько месяцев назад мне поставили диагноз «патологическая брадикардия экстракардиального характера». Причиной стали голодания, к которым я прибегала для очищения организма и похудения. Кардиолог запретил мне голодать и прописал принимать капли Зеленина, а еще посоветовал есть каждое утро грецкие орехи. Сейчас мое состояние улучшилось.
sovets.net
Причины заболевания
Появление брадикардии сердца может спровоцировать множество причин:
- Заболевания щитовидной железы, в частности гипотиреоз (пониженная функция органа).
- Повышенное внутричерепное давление (при опухолях, менингитах, отеке мозга, инсульте).
- Различные инфекционные заболевания (вирусный гепатит, грипп, сепсис).
- Передозировка сердечных гликозидов (препаратов для лечения сердечной недостаточности), отравление свинцом, никотином.
- Гипотермия (понижение температуры тела).
- Болезнь Боткина (желтуха).
- Голодание.
- Гиперкальциемия (избыток кальция в крови).
- Гиперкалиемия (избыток калия в крови).
- Инфаркт миокарда.
- Атеросклероз сосудов сердца (отложение вредного холестерина и формирование бляшек в стенках сосудов).
- Постинфарктный кардиосклероз (рубец на сердце, который мешает полноценной работе сердечной мышцы).
к оглавлению ^
Симптомы
Основными симптомами брадикардии сердца выступают:
- Головокружение.
- Общая слабость.
- «Мошки» перед глазами.
- Потеря сознания.
- Холодный обильный пот.
- Повышенная утомляемость.
к оглавлению ^
Виды брадикардии
В зависимости от причин, которые спровоцировали снижение ЧСС, брадикардия разделяется на 3 группы:
- Физиологическая – в основном отмечается у здоровых людей, например, у тех, чья работа связана с физическими нагрузками, спортсменов. При этом физиологическая брадикардия может появляться не только во время активных действий, но и в состоянии покоя, во сне.
- Патологическая – является вторичным симптомом разных болезней сердца, других систем и органов.
- Медикаментозная или фармакологическая брадикардия развивается в результате приема некоторых препаратов, например, сердечных гликозидов (Дигоксин, Коргликон, Строфантин и др.), бета-андреблокаторов (Тимоло, Соталол, Надолол и т. д.), симпатолитиков (Бретилат, Резеприн, Раунатин), антиаритмических препаратов (Аденозин, Дронедарон, Тримекаин и др.), а также Верапамила, Хинидина, Морфина.
В зависимости от причинного фактора патологическая брадикардия может быть хронической или острой. Хронический вид присутствует длительное время и связан с тяжелыми, долго протекающими болезнями сердечной мышцы или других систем и органов. Острая фаза проявляется резко при состояниях, косвенно или прямо травмирующих сердце, например, миокардите, отравлениях или инфаркте.
Также патологическая брадикардия разделяется на экстракардиальную и интракардиальную. Первая форма возникает как следствие заболеваний внутренних органов, микседемы, неврологической патологии. Вторая развивается при различных патологиях миокарда.
В зависимости от выраженности снижения ЧСС выделяют следующие виды брадикардии:
- Легкая (от 50 до 60 ударов в минуту) – часто остается незамеченной и не сопровождается какими-либо неприятными ощущениями.
- Умеренная (от 40 до 50 ударов) — возникает у больных с дыхательной аритмией, когда на вдохе пульс учащается, а на выдохе, наоборот, частота снижается. Нередко этот вид аритмии встречается у подростков и детей, часто – у людей, страдающих повышенным тонусом вегетативной нервной системы.
- Выраженная (менее 40 ударов в минуту) сопровождается различными нарушениями кровообращения, требует тщательного медицинского обследования для выяснения причины замедления ритма сердца и назначения медикаментозного лечения.
В зависимости от того, какая область транспортирующей системы поражена и препятствует нормальному проведению импульса, выделяют:
- Синусовую брадикардию (синдром слабости синусового узла). Причина развития – нарушение образования импульса в синусовом узле.
- Брадикардию при блокадах сердечной мышцы: синоартериальной, внутрипредсердной, атриовентрикулярной и блокаде пучка Гиса.
Кроме того, брадикардия может быть:
- Абсолютной – определяется в любых условиях, независимо от того, какое самочувствие у больного во время медицинского осмотра.
- Относительной (парадоксальной) – является характерным симптомом при менингите, лихорадке, гипотиреозе, инфекционных заболеваниях, чрезмерных физических нагрузках;
- Токсическая (вирусная) – возникает на фоне разных инфекционных и вирусных болезней (грипп, брюшной тиф, гепатит, сепсис).
- Кардиогенная органическая – проявляется у больных миокардитом, кардиосклерозом, инфарктом, ишемическим заболеванием сердца.
- Эндокринная – развивается в случае голодания, избыточного содержания кальция, калия и кислорода в крови.
- Рефлекторная – может возникнуть внезапно при переохлаждении, выраженном болевом синдроме, падении АД.
к оглавлению ^
Чем опасна
Легкая, физиологическая и умеренная брадикардия к осложнениям практически не приводит.
Вследствие нарушения прохождения импульса может появиться пароксизмальная желудочковая тахикардия или частая желудочковая экстрасистолия, что опасно появлением фибрилляции желудочков и смертельным исходом.
к оглавлению ^
Диагностика
Для определения причин брадикардии и ее типа проводится:
- Первичный осмотр врача-специалиста.
- Электрокардиограмма (ЭКГ).
- Холтеровское исследование (кардиограмма снимается в течение суток).
- Лабораторные исследования (биохимический и общий анализ крови, анализ на гормоны щитовидной железы).
- УЗИ сердца.
- Коронарография.
- ЭФИ (электрофизиологическое исследование).
Последние три вида исследований проводятся не в каждом случае, а только когда недостаточно результатов основных исследований для составления полной картины заболевания.
к оглавлению ^
Лечение
Умеренная синусовая и функциональная брадикардия сердца, которые не проявляются клиническими признаками, не требуют терапии. Если же на снижение ЧСС повлияли экстракардиальные факторы, то в первую очередь осуществляется лечение основной болезни, например, устранение отека мозга, нормализация уровня гормонов щитовидной железы и т. д.
Лечение медицинской брадикардии заключается в коррекции дозировки или полной отмене лекарств, способствующих замедлению сердечного ритма.
Выраженная брадикардия, являющаяся признаком отека легких, инфаркта или других опасных состояний, является показанием к лечению пациента в кардиологическом стационаре.
Кроме лечения основной болезни, которая спровоцировала брадикардию сердца, проводится и симптоматическое повышение ЧСС при помощи медицинских препаратов:
- Атропин – подкожно или внутривенно по 0,6-2 мг 2-3 раза в день.
- Эуфиллин – внутривенно по 240-480 мг или прием внутрь по 600 мг 1 раз в день.
- Изадрин – внутривенно по 4-20 мкг в минуту в 5% растворе глюкозы до нормализации ЧСС.
Также в качестве первой помощи при приступе брадикардии, сопровождающейся проявлением болезни (общей слабостью, головокружением, предобморочным состоянием и т. д.), больной может положить под язык лекарство: ½ таблетки Изадрина 0,005 или ¼ таблетки Теофедрина.
Для лечения умеренной брадикардии с клиническими проявлениями эффективны капли Зеленина. Согласно инструкции по применению их необходимо принимать 3 раза в сутки по 40 капель. Также по показаниям применяют Панангин, Рибоксин, Аспаркам, Магнерот, Курантил и другие препараты.
Если терапия при брадикардии противоаритмическими препаратами является неэффективной, пациенту показано оперативное лечение – имплантация электрокардиостимулятора. Показаниями к проведению имплантации являются слабость синусно-предсердного узла, атриовентрикулярная блокада второй-третьей степени.
Лечение брадикардии медикаментозно должно осуществляться под наблюдением квалифицированного кардиолога, который адекватно оценит ситуацию и сможет определить степень эффективности назначенного лечения.
к оглавлению ^
Лечение народными средствами
Различные народные методы являются полезным дополнением к комплексному лечению брадикардии сердца. Однако народные средства нельзя применять вместо основного медицинского лечения.
- Смесь из чеснока, лимона и меда. Для приготовления необходимо выдавить сок из 1 лимона и измельчить до пастообразного состояния 10 головок чеснока. Готовые ингредиенты соединить, затем добавить 1 литр меда и тщательно перемешать. Готовую лечебную смесь в закрытой емкости поставить в холодильник и настаивать 10 дней. Принимать ежедневно по 4 чайной ложки перед едой.
- Грецкие орехи способствуют нормализации ЧСС. Рекомендуется на завтрак съедать по 2-3 ореха.
- Отвар из тысячелистника: 50 грамм сухой травы залить 0,5 литра теплой воды и кипятить на протяжении 15 минут. Готовое лекарство процедить и пить по 1 столовой ложке 3 раза в сутки.
к оглавлению ^
У детей
Норма ЧСС у детей выше, чем у взрослого человека. Причем в каждом возрасте свои нормы:
- Для младенцев до 1 года нормальным является пульс 100 и более ударов в минуту, поэтому для новорожденных и грудничков брадикардия будет диагностироваться при пульсе менее 100.
- У детей от 1 до 6 лет нормой считается пульс 70-80 ударов, то есть брадикардия наступает в случае ЧСС менее 70.
- У ребят старше 6 лет норма ЧСС такая же, как и у взрослых, то есть от 60 до 70 ударов в минуту.
Разновидности и классификации брадикардии сердца у детей такие же, как и у взрослых. Причины снижения пульса также связаны с разными болезнями сердечной мышцы или других органов, тяжелой физическими нагрузками, активными тренировками, приемом медицинских препаратов или физиологическими особенностями.
Брадикардия сердца у детей чаще всего развивается на фоне следующих состояний и заболеваний:
- Повышенное внутричерепное давление.
- Неврозы.
- Инфекционные болезни.
- Нарушение обмена веществ.
- Высокая температура тела.
- Переохлаждение.
- Передозировка препаратов.
- Быстрый рост ребенка.
- Приобретенные и врожденные болезни сердечной мышцы.
- Отравление свинцом.
- Нарушения мозгового кровообращения.
Наличие брадикардии у детей опаснее, чем у взрослого, так как адаптивные механизмы маленького организма еще не в силах перераспределить кровь для полноценного обеспечения нужд всех тканей и органов. Это значит, что снижение ЧСС может спровоцировать обморочные состояния, истощение и даже летальный исход. Поэтому при первых признаках брадикардии у детей нужно обратиться к доктору для назначения лечения.
к оглавлению ^
У плода при беременности
Брадикардия плода диагностируется при снижении ЧСС до 110 ударов в минуту и менее. Причиной состояния может стать гипоксия, пороки сердца, нарушения мозгового кровообращения или другие патологии развития. По наличию одной только брадикардии выяснить, какие именно патологии имеются у эмбриона невозможно. Следует провести дополнительные обследования при помощи допплерометрии, УЗИ, в некоторых случаях генетического анализа и т. д. Поэтому обнаружение брадикардии у плода является основанием для дальнейших обследований с целью выявления и устранения имеющихся нарушений.
к оглавлению ^
У спортсменов
Брадикардию диагностируют практически у каждого спортсмена, она является физиологической и считается нормой. Во время частых тренировок сердечная мышца прокачивает значительный объем крови на протяжении небольшого промежутка времени, чтобы удовлетворить высокую потребность организма в питательных веществах и кислороде. То есть миокард сокращается сильно и мощно, выталкивая за 1 удар большой объем крови, необходимый тканям и органам спортсмена. Когда человек не тренируется, его миокард, привыкнув работать на полную мощность, продолжает энергичными толчками прокачивать кровь по сосудам. В результате сердце начинает реже биться и возникает спортивная брадикардия.
к оглавлению ^
Профилактика
Хорошим предупреждением брадикардии, как и множества других патологий сердечно-сосудистой системы, является здоровый образ жизни. Минимизировать риски поможет:
- Соблюдение режима питания, диета с пониженным содержанием жиров и соли.
- Контроль АД и уровня холестерина.
- Регулярные физические упражнения.
- Отказ от вредных привычек.
- Прием препаратов при брадикардии сердца по назначению врача.
- Частые прогулки на свежем воздухе.
woman-l.ru
Классификация брадикардии
По локализации выявленных нарушений различают брадикардию синусовую, связанную с нарушениями автоматизма в синусовом узле, и брадикардию при блокадах сердца (синоатриальной или атриовентрикулярной), при которых нарушается проведение импульсов между синусовым узлом и предсердиями или предсердиями и желудочками. Частота сердечных сокращений может уменьшаться при физиологических условиях (у спортсменов, во сне, в покое) – это функциональная или физиологическая брадикардия; патологическая брадикардия сопровождает течение различных заболеваний.
Патологическая брадикардия может протекать в острой форме (при инфаркте миокарда, миокардитах, интоксикациях и т. д.) и исчезать после излечения вызвавшего ее заболевания, или хронической форме (при возрастных склеротических заболеваниях сердца). По причинам развития синусовой брадикардии выделяют следующие формы: экстракардиальную (нейрогенную), органическую (при поражениях сердца), лекарственную, токсическую и синусовую брадикардию спортсменов. Иногда по этиологии брадикардию подразделяют на токсическую, центральную, дегенеративную и идиопатическую.
Причины брадикардии
Экстракардиальная форма брадикардии может развиваться при нейроциркуляторной дистонии, неврозах с вегетативной дисфункцией, давлении на каротидный синус (при ношении тугого воротника или галстука), надавливании на глазные яблоки (рефлекс Ашнера), повышенном внутричерепном давлении (при менингите, ушибе мозга, субарахноидальном кровоизлиянии, отеке или опухоли мозга), язвенной болезни желудка и 12-перстной кишки. Брадикардия, развивающаяся при микседеме, пропорциональна выраженности гипотиреоза.
Причинами органической формы брадикардии могут являться инфаркт миокарда, миокардиодистрофии, миокардит, кардиосклероз. Эти заболевания приводят к дегенеративным и фиброзным изменениям в синусовом узле или нарушениям проводимости в миокарде, сопровождаясь развитием брадикардии.
При органическом поражении водителя ритма развивается синдром слабости синусового узла, и частота генерации импульсов в нем резко снижается. Это состояние сопровождается синусовой брадикардией — ритмичными, но очень редкими сокращениями сердца; сменой бради- и тахикардии или чередованием спонтанных водителей ритма. Крайняя степень поражения синусового узла проявляется отказом функции автоматизма, в результате чего им перестают вырабатываться электрические импульсы сердца.
При поражении проводящих путей миокарда развивается блокада проведения импульсов, в результате чего часть сигналов, генерируемых синусовым узлом, блокируется и не может достичь желудочков — развивается брадикардия. Развитию лекарственной формы брадикардии может способствовать прием сердечных гликозидов, хинидина, β-адреноблокаторов, симпатолитических препаратов (например, резерпина), блокаторов кальциевых каналов (например, верапамила, нифедипина), морфина.
Токсическая форма брадикардии развивается при выраженных интоксикациях, вызванных сепсисом, гепатитом, уремией, брюшным тифом, отравлением фосфорорганическими соединениями, и замедляющих процессы автоматизма и проведения в сердечной мышце. К этой группе иногда также относят брадикардию, вызванную гиперкальциемией или выраженной гиперкалиемией.
Так называемая, брадикардия спортсменов, характеризуется ЧСС до 35-40 в минуту даже в дневное время. Ее причиной служат особенности вегетативной регуляции сердечного ритма у людей, профессионально занимающихся спортом. Также к брадикардии могут приводить естественные процессы старения в организме; иногда причины брадикардии так и остаются невыясненными — в этих случаях говорят о ее идиопатической форме.
Симптомы брадикардии
Умеренно выраженная брадикардия обычно не сопровождается нарушениями кровообращения и не ведет к развитию клинической симптоматики. Возникновение головокружения, слабости, полуобморочных и обморочных состояний наблюдается при брадикардии с ЧСС менее 40 ударов в минуту, а также на фоне органических поражений сердца. Также при брадикардии появляются усталость, затрудненное дыхание, боли в груди, колебания АД, нарушение концентрации внимания и памяти, кратковременные расстройства зрения, эпизоды спутанного мышления.
В целом проявления брадикардии соответствуют тяжести нарушений гемодинамики, развивающихся на ее фоне.
На ослабление сократительной функции миокарда и замедление кровообращения первым реагирует головной мозг, испытывая гипоксию. Поэтому брадикардия нередко приводит к приступам потери сознания, судорог (приступы или продромы Морганьи-Адемса-Стокса), которые могут продолжаться от нескольких секунд до 1 минуты. Это самое опасное состояние при брадикардии, требующее оказания неотложных медицинских мероприятий, т. к. при затянувшемся приступе может наступить остановка дыхательной деятельности.
Диагностика брадикардии
Характерные для брадикардии признаки выявляются при сборе жалоб пациента и объективном обследовании. При осмотре определяется редкий пульс, который при синусовой брадикардии имеет правильный ритм, выслушиваются сердечные тоны обычной звучности, нередко обнаруживается дыхательная аритмия. Пациентам с выявленной брадикардией рекомендована консультация кардиолога.
Электрокардиографическое исследование при брадикардии позволяет зафиксировать редкую ЧСС, наличие синоатриальной или атриовентриуклярной блокады. Если в момент регистрации ЭКГ эпизоды брадикардии не выявляются, прибегают к проведению суточного мониторирования ЭКГ.
При органической форме брадикардии проводят УЗИ сердца. Методом ультразвуковой ЭхоКГ определяется снижение фракции выброса менее 45%, увеличение размеров сердца, склеротические и дегенератвные изменения миокарда. С помощью проведения нагрузочной велоэргометрии оценивается прирост ЧСС в связи с заданной физической нагрузкой.
При невозможности выявления преходящих блокад методами ЭКГ и холтеровского мониторирования, проводится чреспищеводное электрофизиологическое исследование проводящих путей сердца. С помощью проведения ЧПЭФИ можно определить органический или функциональный характер брадикардии.
Лечение брадикардии
Функциональная и умеренная брадикардия, не сопровождающаяся клиническими проявлениями, не требуют терапии. При органической, экстракардиальной, токсической формах брадикардии проводится лечение основного заболевания. При лекарственной брадикардии требуется коррекция дозировки или отмена препаратов, замедляющих сердечный ритм.
При проявлениях гемодинамических нарушений (слабости, головокружениях) проводится назначение препаратов красавки, корня женьшеня, экстракта элеутерококка, изопреналина, эфедрина, кофеина и других в индивидуально подобранных дозах. Показаниями к активному лечению брадикардии служат развитие стенокардии, артериальной гипотонии, обмороков, сердечной недостаточности, желудочковой аритмии.
Возникновение приступа Морганьи—Адамса—Стокса требует консультации кардиохирурга и решения вопроса об имплантации электрокардиостимулятора – искусственного водителя ритма, вырабатывающего электрические импульсы с физиологической частотой. Адекватный и постоянный заданный сердечный ритм способствует восстановлению нормальной гемодинамики.
www.krasotaimedicina.ru
